Сердечная физиология или функция сердца - это изучение здоровой, не нарушенной функции сердца : включая кровоток; строение миокарда ; система электропроводности сердца; сердечный цикл и сердечный выброс, а также то, как они взаимодействуют и зависят друг от друга.
Кровоток [ править ]

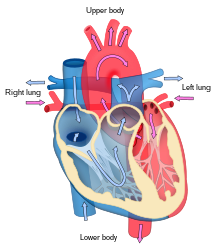
Сердце функционирует как насос и действует как двойной насос в сердечно-сосудистой системе, обеспечивая непрерывную циркуляцию крови по всему телу. Эта циркуляция включает большой круг кровообращения и малый круг кровообращения . Оба контура транспортируют кровь, но их также можно увидеть с точки зрения переносимых ими газов. Легочная циркуляция собирает кислород из легких и доставляет углекислый газ для выдоха. Системный контур транспортирует кислород к телу и возвращает относительно обескислороженную кровь и углекислый газ в легочный контур. [1]
Кровь течет через сердце в одном направлении, от предсердий к желудочкам, и выходит через легочную артерию в малый круг кровообращения, а аорту - в большой круг кровообращения. Легочная артерия (также ствол) разветвляется на левую и правую легочные артерии для снабжения каждого легкого. Трикуспидальный, двустворчатый, аортальный и легочный клапаны не позволяют крови течь назад ( регургитация ).
Функция правого сердца состоит в том, чтобы собирать в правом предсердии деоксигенированную кровь из тела через верхнюю полую вену, нижнюю полую вену и из коронарного синуса и перекачивать ее через трикуспидальный клапан через правый желудочек. через полулунный легочный клапан и в легочную артерию в малом круге кровообращения, где углекислый газ может быть заменен на кислород в легких. Это происходит через пассивный процесс распространения . В левом сердценасыщенная кислородом кровь возвращается в левое предсердие через легочную вену. Затем он закачивается в левый желудочек через двустворчатый клапан и в аорту для системного кровообращения. В конечном итоге в системных капиллярах происходит обмен с тканевой жидкостью и клетками тела; кислород и питательные вещества поступают в клетки для их метаболизма и обмениваются на углекислый газ и продукты жизнедеятельности [1]. В этом случае кислород и питательные вещества выходят из системных капилляров для использования клетками в их метаболических процессах, а также диоксидом углерода и продуктами жизнедеятельности. попадет в кровь. [1]
Желудочки сильнее и толще, чем предсердия, а мышечная стенка, окружающая левый желудочек, толще, чем стенка, окружающая правый желудочек, из-за более высокой силы, необходимой для перекачивания крови через большой круг кровообращения . Предсердия способствуют кровообращению, прежде всего, обеспечивая непрерывный венозный поток к сердцу, предотвращая инерцию прерывистого венозного потока, который в противном случае возник бы при каждой систоле желудочков. [2]
Сердечная мышца [ править ]
Ткань сердечной мышцы обладает ауторитмичностью , уникальной способностью инициировать потенциал сердечного действия с фиксированной скоростью - быстро распространяя импульс от клетки к клетке, чтобы вызвать сокращение всего сердца. Эта авторитмичность все еще регулируется эндокринной и нервной системами . [1]
Существует два типа клеток сердечной мышцы: кардиомиоциты, которые обладают способностью легко сокращаться, и модифицированные кардиомиоциты, клетки-стимуляторы проводящей системы. Кардиомиоциты составляют основную часть (99%) клеток предсердий и желудочков. Эти сократительные клетки реагируют на импульсы потенциала действия от клеток водителя ритма и отвечают за сокращения, которые прокачивают кровь по телу. Клетки водителя ритма составляют всего (1% клеток) и образуют проводящую систему сердца. Как правило, они намного меньше сократительных клеток и имеют мало миофибрилл или миофиламентов, что означает, что они имеют ограниченную сократимость. Их функция во многом схожа снейроны . [1] пучка Гиса и волокон Пуркинье специализированы кардиомиоцитов , которые функционируют в системе проводимости.
Строение сердечной мышцы [ править ]
Кардиомиоциты значительно короче и имеют меньший диаметр, чем скелетные миоциты . Сердечная мышца (например , скелетные мышцы) характеризуются бороздки - полоски темного и светлыми полосы в результате организованного расположения миофиламентов и миофибрилл в саркомере по длине клетки. Т (поперечные) канальцы - это глубокие инвагинации сарколеммы (клеточной мембраны), которые проникают внутрь клетки, позволяя электрическим импульсам достигать внутренней части. В сердечной мышце Т-канальцы находятся только на Z-линиях . [1] Когда потенциал действия заставляет клетки сокращаться,кальций высвобождается из саркоплазматической сети клеток, а также из Т-канальцев. Высвобождение кальция запускает скольжение фибрилл актина и миозина, что приводит к сокращению. [3] Обильный запас митохондрий обеспечивает энергию сокращений. Обычно кардиомиоциты имеют одно центральное ядро, но могут также иметь два или более. [1]
Клетки сердечной мышцы свободно разветвляются и связаны соединениями, известными как вставочные диски, которые помогают синхронизированному сокращению мышцы. [4] сарколеммы (мембраны) от соседних клеток связываются вместе на вставочных дисках. Они состоят из десмосом , специализированных связывающих протеогликанов , плотных контактов и большого количества щелевых контактов, которые позволяют ионам проходить между клетками и помогают синхронизировать сокращение. Межклеточная соединительная ткань также помогает прочно связывать клетки вместе, чтобы противостоять силам сокращения. [1]
Сердечная мышца подвергается аэробному дыханию , в первую очередь метаболизируя липиды и углеводы. Кислород из легких присоединяется к гемоглобину, а также хранится в миоглобине , так что имеется достаточный запас кислорода. Липиды и гликоген также хранятся в саркоплазме и расщепляются митохондриями с высвобождением АТФ . Клетки претерпевают сокращения по типу подергивания с длительными рефрактерными периодами, за которыми следуют короткие периоды расслабления, когда сердце наполняется кровью для следующего цикла. [1]
Электрическая проводимость [ править ]
Не очень хорошо известно, как электрический сигнал движется в предсердиях. Кажется, что оно движется радиально, но пучок Бахмана и мышца коронарного синуса играют роль в проводимости между двумя предсердиями, у которых систола почти одновременна . [5] [6] [7] В желудочках сигнал передается по специальной ткани, называемой волокнами Пуркинье, которые затем передают электрический заряд миокарду . [8]
Если эмбриональные клетки сердца разделить в чашку Петри и сохранить в живых, каждая из них будет способна генерировать собственный электрический импульс, за которым следует сокращение. Когда две независимо бьющиеся клетки эмбриональной сердечной мышцы помещаются вместе, клетка с более высокой собственной частотой задает темп, и импульс распространяется от более быстрой клетки к более медленной, вызывая сокращение. Чем больше ячеек соединяется вместе, тем скорость передачи берет на себя самая быстрая ячейка. Полностью развитое сердце взрослого человека сохраняет способность генерировать собственный электрический импульс, инициируемый самыми быстрыми клетками, как часть системы сердечной проводимости. Компоненты проводящей системы сердца включают синцитий предсердий и желудочков , синоатриальный узел, атриовентрикулярный узел,пучок Гиса (предсердно-желудочковый пучок), ветви пучка и клетки Пуркинье. [1]
Синоатриальный (SA) узел [ править ]
Нормальный синусовый ритм устанавливается синоатриальным (СА) узлом , кардиостимулятором сердца . Узел SA представляет собой специализированную группу кардиомиоцитов в верхней и задней стенках правого предсердия, очень близко к отверстию верхней полой вены . Узел SA имеет самую высокую скорость деполяризации . [1]
Этот импульс распространяется от своего инициирования в узле SA через предсердия через специализированные межузловые пути к сократительным клеткам миокарда предсердий и атриовентрикулярному узлу. Межузловые пути состоят из трех полос (передней, средней и задней), которые ведут непосредственно от узла SA к следующему узлу проводящей системы, атриовентрикулярному узлу. Импульс проходит между этими двумя узлами примерно за 50 мс (миллисекунд). Относительная важность этого пути обсуждалась, поскольку импульс достигнет атриовентрикулярного узла, просто следуя клеточному пути через сократительные клетки миокарда в предсердиях. Кроме того, существует специальный путь, называемый пучком Бахмана или межпредсердной связкой, который проводит импульс непосредственно из правого предсердия в левое предсердие.[1] Электрическое событие, волна деполяризации, запускает мышечное сокращение. Волна деполяризации начинается в правом предсердии, и импульс распространяется через верхние части обоих предсердий, а затем вниз через сократительные клетки. Затем сократительные клетки начинают сокращаться от верхних к нижним частям предсердий, эффективно перекачивая кровь в желудочки. [1]
Атриовентрикулярный (АВ) узел [ править ]
Атриовентрикулярный (АВ) узел - это второй кластер специализированных проводящих клеток миокарда, расположенный в нижней части правого предсердия внутри предсердно-желудочковой перегородки. Перегородка предотвращает распространение импульса непосредственно на желудочки, не проходя через АВ-узел. Существует критическая пауза перед тем, как АВ-узел деполяризуется и передает импульс атриовентрикулярному пучку. Эта задержка передачи частично объясняется небольшим диаметром ячеек узла, которые замедляют импульс. Кроме того, проводимость между узловыми клетками менее эффективна, чем между проводящими клетками. Эти факторы означают, что импульс проходит через узел примерно за 100 мс. Эта пауза важна для работы сердца, поскольку он позволяет кардиомиоцитам предсердий завершить свое сокращение, которое перекачивает кровь в желудочки до того, как импульс будет передан клеткам самого желудочка. При экстремальной стимуляции узлом SA, узел AV может передавать импульсы с максимальной скоростью 220 в минуту. Это устанавливает типичную максимальную частоту сердечных сокращений у здорового молодого человека. Поврежденные сердца или сердца, стимулированные лекарствами, могут сокращаться с большей скоростью, но с такими темпами сердце больше не может эффективно перекачивать кровь.[1]
Пучок Гиса, ветви пучка и волокна Пуркинье [ править ]
Возникающий из АВ-узла пучок Гиса проходит через межжелудочковую перегородку, прежде чем разделиться на две ветви пучка., обычно называемые левой и правой ветвями пучка. Левая ножка пучка Гиса имеет два пучка. Левая ножка пучка Гиса снабжает левый желудочек, а правая ножка пучка Гиса - правый желудочек. Поскольку левый желудочек намного больше правого, левая ножка пучка Гиса также значительно больше правой. Части правой ножки пучка Гиса находятся в модераторной полосе и снабжают правые сосочковые мышцы. Из-за этой связи каждая сосочковая мышца получает импульс примерно в одно и то же время, поэтому они начинают сокращаться одновременно, как раз перед остальными сократительными клетками миокарда желудочков. Считается, что это позволяет напряжению на сухожильных хордах перед сокращением правого желудочка. Слева нет соответствующей группы модераторов. Обе ветви пучка опускаются вниз и достигают вершины сердца, где соединяются с волокнами Пуркинье. Этот проход занимает примерно 25 мс.[1]
Волокна Пуркинье - это дополнительные проводящие волокна миокарда, которые передают импульс сократительным клеткам миокарда в желудочках. Они проходят через миокард от верхушки сердца к атриовентрикулярной перегородке и основанию сердца. Волокна Пуркинье обладают высокой скоростью проводимости, и электрический импульс достигает всех мышечных клеток желудочка примерно за 75 мс. Поскольку электрический стимул начинается с верхушки, сокращение также начинается с верхушки и распространяется к основанию сердца, подобно сдавливанию тюбика с зубной пастой снизу. Это позволяет перекачивать кровь из желудочков в аорту и легочный ствол. Общее время, прошедшее от инициирования импульса в узле SA до деполяризации желудочков, составляет примерно 225 мс.[1]
Мембранные потенциалы и движение ионов в сердечных проводящих клетках [ править ]
Потенциалы действия проводящих и сокращающихся кардиомиоцитов значительно различаются. Хотя ионы натрия Na + и калия K + играют важную роль, ионы кальция Ca 2+ также имеют решающее значение для обоих типов клеток. В отличие от скелетных мышц и нейронов, проводящие клетки сердца не обладают стабильным потенциалом покоя. Проводящие клетки содержат серию каналов для ионов натрия, которые обеспечивают нормальный и медленный приток ионов натрия, что вызывает медленное повышение мембранного потенциала от начального значения -60 мВ до примерно -40 мВ. Результирующее движение ионов натрия вызывает спонтанную деполяризацию (или предпотенциальную деполяризацию). [1]
В этот момент открываются кальциевые каналы, и Ca 2+ проникает в клетку, деполяризуя ее с большей скоростью, пока она не достигнет значения примерно +5 мВ. В этот момент каналы ионов кальция закрываются, а каналы калия открываются, позволяя оттоку K + и приводя к реполяризации. Когда мембранный потенциал достигает примерно -60 мВ, каналы K + закрываются, а каналы Na + открываются, и фаза препотенциала начинается снова. Этот процесс придает сердечной мышце авторитмичность. [1]
Мембранные потенциалы и движение ионов в сердечных сократительных клетках [ править ]
Существует совершенно иной электрический паттерн, затрагивающий сократительные клетки. В этом случае происходит быстрая деполяризация, за которой следует фаза плато, а затем реполяризация. Это явление объясняет длительные рефрактерные периоды, необходимые клеткам сердечной мышцы для эффективного перекачивания крови, прежде чем они смогут выстрелить во второй раз. Эти сердечные миоциты обычно не инициируют свой собственный электрический потенциал, хотя они способны на это, а скорее ждут импульса, который до них дойдет. [1]
Сократительные клетки демонстрируют гораздо более стабильную фазу покоя, чем проводящие клетки, при примерно -80 мВ для клеток в предсердиях и -90 мВ для клеток в желудочках. Несмотря на это первоначальное различие, другие компоненты их потенциалов действия практически идентичны. В обоих случаях, когда они стимулируются потенциалом действия, потенциал-управляемые каналы быстро открываются, запуская механизм деполяризации с положительной обратной связью. Этот быстрый приток положительно заряженных ионов повышает мембранный потенциал примерно до +30 мВ, после чего натриевые каналы закрываются. Период быстрой деполяризации обычно длится 3-5 мс. За деполяризацией следует фаза плато, в которой мембранный потенциал снижается относительно медленно. Это в значительной степени связано с открытием медленных каналов Ca 2+ , что позволяет Ca2+, чтобы войти в ячейку, пока открыто несколько каналов K + , что позволяет K + покинуть ячейку. Относительно длинная фаза плато длится примерно 175 мс. Когда мембранный потенциал достигает примерно нуля, каналы Ca 2+ закрываются, а каналы K + открываются, позволяя K + покинуть клетку. Реполяризация длится примерно 75 мс. В этот момент мембранный потенциал падает, пока снова не достигнет уровня покоя, и цикл повторяется. Все событие длится от 250 до 300 мс. [1]
Абсолютный рефрактерный период для сердечной сократительной мышцы длится примерно 200 мс, а относительный рефрактерный период длится примерно 50 мс, всего 250 мс. Этот продолжительный период имеет решающее значение, поскольку сердечная мышца должна сокращаться, чтобы эффективно перекачивать кровь, и сокращение должно следовать за электрическими событиями. Без длительных рефрактерных периодов в сердце возникли бы преждевременные сокращения, которые были бы несовместимы с жизнью. [1]
(а) Имеется длительная фаза плато из-за притока ионов кальция. Увеличенный рефрактерный период позволяет клетке полностью сжаться до того, как может произойти другое электрическое событие.
(b) Потенциал действия сердечной мышцы сравнивается с потенциалом действия скелетных мышц. [1]
Ионы кальция [ править ]
Ионы кальция играют две важнейшие роли в физиологии сердечной мышцы. Их приток через медленные кальциевые каналы объясняет длительную фазу плато и период абсолютной рефрактерности. Ионы кальция также объединяются с регуляторным белком тропонином в комплексе тропонинов . Обе роли позволяют миокарду функционировать должным образом. [1]
Примерно 20 процентов кальция, необходимого для сокращения, поступает за счет притока Са 2+ во время фазы плато. Оставшийся для сокращения Ca 2+ высвобождается из хранилища в саркоплазматическом ретикулуме. [1]
Сравнительные показатели стрельбы проводящей системы [ править ]
Паттерн предпотенциальной или спонтанной деполяризации, за которой следует только что описанная быстрая деполяризация и реполяризация, наблюдается в узле SA и некоторых других проводящих клетках сердца. Поскольку узел SA является кардиостимулятором, он достигает порога быстрее, чем любой другой компонент проводящей системы. Это инициирует распространение импульсов на другие проводящие клетки. Узел SA без нервного или эндокринного контроля инициирует сердечный импульс примерно 80–100 раз в минуту. Хотя каждый компонент проводящей системы способен генерировать свой собственный импульс, скорость постепенно замедляется от узла SA к волокнам Пуркинье. Без узла SA, узел AV генерировал бы частоту сердечных сокращений 40-60 ударов в минуту. Если AV-узел был заблокирован, атриовентрикулярный пучок будет генерировать примерно 30-40 импульсов в минуту. Пучковые ветви будут иметь частоту 20–30 импульсов в минуту, а волокна Пуркинье будут срабатывать со скоростью 15–20 импульсов в минуту. В то время как несколько исключительно тренированных спортсменов-аэробистов демонстрируют частоту пульса в состоянии покоя в диапазоне 30-40 ударов в минуту (самый низкий зарегистрированный показатель составляет 28 ударов в минуту дляМигель Индурайн , велосипедист) - для большинства людей частота ниже 50 ударов в минуту указывает на состояние, называемое брадикардией. В зависимости от конкретного человека, когда показатели упадут намного ниже этого уровня, сердце не сможет поддерживать адекватный кровоток к жизненно важным тканям, что поначалу приведет к уменьшению потери функций систем, потере сознания и, в конечном итоге, к смерти. [1]
Сердечный цикл [ править ]
Период времени, который начинается с сокращения предсердий и заканчивается расслаблением желудочков, известен как сердечный цикл. Период сокращения, который испытывает сердце, перекачивая кровь в кровоток, называется систолой. Период расслабления, который наступает при заполнении камер кровью, называется диастолой. И предсердия, и желудочки подвергаются систоле и диастоле, и очень важно, чтобы эти компоненты тщательно регулировались и координировались, чтобы обеспечить эффективную перекачку крови в организм. [1]
Давление и расход [ править ]
Жидкости перемещаются из областей с высоким давлением в области с более низким давлением. Соответственно, когда камеры сердца расслаблены (диастола), кровь будет течь в предсердия из-за более высокого давления в венах. Когда кровь течет в предсердия, давление будет расти, поэтому кровь сначала будет пассивно перемещаться из предсердий в желудочки. Когда потенциал действия вызывает сокращение мышц предсердий (систола предсердий), давление внутри предсердий повышается еще больше, перекачивая кровь в желудочки. Во время систолы желудочков в желудочках повышается давление, перекачивая кровь в легочный ствол из правого желудочка и в аорту из левого желудочка. [1]
Фазы сердечного цикла [ править ]
В начале сердечного цикла и предсердия, и желудочки расслаблены (диастола). Кровь течет в правое предсердие из верхней и нижней полых вен и коронарного синуса. Кровь течет в левое предсердие из четырех легочных вен. Два атриовентрикулярных клапана, трикуспидальный и митральный клапаны, открыты, поэтому кровь беспрепятственно течет из предсердий в желудочки. Этим методом происходит примерно 70–80 процентов наполнения желудочков. Два полулунных клапана, легочный и аортальный клапаны, закрыты, предотвращая обратный ток крови в правый и левый желудочки из легочного ствола справа и аорты слева. [1]
Систола и диастола предсердий [ править ]
Сокращение предсердий следует за деполяризацией, представленной зубцом P на ЭКГ. Когда мышцы предсердий сокращаются от верхней части предсердий к атриовентрикулярной перегородке, внутри предсердий повышается давление, и кровь перекачивается в желудочки через открытые атриовентрикулярные (трехстворчатые, митральные или двустворчатые) клапаны. В начале систолы предсердий желудочки обычно заполняются примерно на 70–80% своей емкости из-за притока во время диастолы. Сокращение предсердий, также называемое «предсердным толчком», составляет оставшиеся 20–30 процентов наполнения. Систола предсердий длится примерно 100 мс и заканчивается до систолы желудочков, когда мышца предсердия возвращается в диастолу. [1]
Систола желудочков [ править ]
Систола желудочков следует за деполяризацией желудочков и представлена комплексом QRS на ЭКГ. Его можно удобно разделить на две фазы общей продолжительностью 270 мс. В конце систолы предсердий и непосредственно перед сокращением желудочков желудочки содержат примерно 130 мл крови у отдыхающего взрослого человека в положении стоя. Этот объем известен как конечный диастолический объем (EDV) или предварительная нагрузка. [1]
Первоначально, когда мышцы желудочка сокращаются, давление крови внутри камеры повышается, но оно еще не достаточно высоко, чтобы открыть полулунные (легочные и аортальные) клапаны и выйти из сердца. Однако артериальное давление быстро поднимается выше давления в предсердиях, которые теперь расслаблены и находятся в диастоле. Это повышение давления заставляет кровь течь обратно к предсердиям, закрывая трикуспидальный и митральный клапаны. Поскольку кровь не выбрасывается из желудочков на этой ранней стадии, объем крови в камере остается постоянным. Следовательно, эта начальная фаза систолы желудочков известна как изоволюмическое сокращение, также называемое изоволюметрическим сокращением. [1]
Во второй фазе систолы желудочков, фазе выброса желудочков, сокращение желудочковой мышцы повышает давление в желудочке до такой степени, что оно превышает давление в легочном стволе и аорте. Кровь перекачивается из сердца, открывая полулунные клапаны легочной артерии и аорты. Давление, создаваемое левым желудочком, будет значительно выше давления, создаваемого правым желудочком, поскольку существующее давление в аорте будет намного выше. Тем не менее, оба желудочка перекачивают одинаковое количество крови. Эта величина называется ударным объемом.. Ударный объем обычно находится в диапазоне 70–80 мл. Поскольку систола желудочков началась с КДО, равной примерно 130 мл крови, это означает, что после сокращения в желудочке остается 50–60 мл крови. Этот объем крови известен как конечный систолический объем (КСО). [1]
Желудочковая диастола [ править ]
Желудочковая релаксация или диастола следует за реполяризацией желудочков и представлена зубцом Т на ЭКГ. Он также разделен на две отдельные фазы и длится примерно 430 мс. [1]
Во время ранней фазы желудочковой диастолы, когда мышца желудочка расслабляется, давление на оставшуюся кровь в желудочке начинает падать. Когда давление в желудочках падает ниже давления как в легочном стволе, так и в аорте, кровь течет обратно к сердцу, образуя дикротическую выемку (небольшой провал), наблюдаемую при измерении артериального давления. Полулунные клапаны закрываются, чтобы предотвратить обратный ток в сердце. Поскольку в этот момент атриовентрикулярные клапаны остаются закрытыми, объем крови в желудочке не изменяется, поэтому ранняя фаза желудочковой диастолы называется фазой изоволюмической желудочковой релаксации, также называемой фазой изоволюметрической желудочковой релаксации. [1]
Во второй фазе желудочковой диастолы, называемой поздней желудочковой диастолой, когда мышца желудочка расслабляется, давление на кровь в желудочках падает еще больше. В конце концов, давление в предсердиях падает ниже. Когда это происходит, кровь течет из предсердий в желудочки, открывая трикуспидальный и митральный клапаны. Когда давление в желудочках падает, кровь течет из основных вен в расслабленные предсердия, а оттуда - в желудочки. Обе камеры находятся в диастоле, атриовентрикулярные клапаны открыты, а полулунные клапаны остаются закрытыми. Сердечный цикл завершен. [1]
Тоны сердца [ править ]
Один из простейших методов оценки состояния сердца - прослушивание его с помощью стетоскопа . [1] В здоровом сердце слышны только два сердечных тона , называемые S1 и S2. Первый тон сердца S1 - это звук, создаваемый закрытием атриовентрикулярных клапанов во время сокращения желудочков, и обычно его называют «lub». Второй тон сердца, S2, представляет собой звук закрытия полулунных клапанов во время желудочковой диастолы и описывается как «даб». [1] Каждый звук состоит из двух компонентов, отражающих небольшую разницу во времени, когда два клапана закрываются. [9] S2 может разделитьсяна два разных звука, возникающих либо в результате вдоха, либо в результате различных клапанных или сердечных проблем. [9] Также могут присутствовать дополнительные тоны сердца, которые вызывают ритм галопа . Третий звук сердца , S3 , как правило , указывает на увеличение желудочков объема крови. Четвертый звук сердца S4 называется предсердным галопом и производится звуком крови принуждает в жестком желудочек. Совместное присутствие S3 и S4 дает четырехкратный галоп. [1]
Шумы в сердце - это аномальные сердечные тоны, которые могут быть как патологическими, так и доброкачественными и бывают многих видов. [10] Шумы классифицируются по громкости от 1) самого тихого до 6) самого громкого и оцениваются по их соотношению с тоном сердца и положением в сердечном цикле. [9] Фонокардиограммы могут записывать эти звуки. [1] Шумы могут быть результатом сужения (стеноза), регургитации или недостаточности любого из основных сердечных клапанов, но они также могут быть результатом ряда других заболеваний, включая дефекты межпредсердной и межжелудочковой перегородки . [9] Одним из примеров ропота является ропот Стилла., который представляет собой музыкальный звук у детей, не имеет симптомов и исчезает в подростковом возрасте. [11]
Другой тип звука - шум трения перикарда - можно услышать в случаях перикардита, когда воспаленные оболочки могут тереться друг о друга. [12]
Частота пульса [ править ]
Частота сердечных сокращений новорожденного в состоянии покоя может составлять 120 ударов в минуту (ударов в минуту), и она постепенно снижается до зрелости, а затем постепенно снова увеличивается с возрастом. Частота сердечных сокращений у взрослых в состоянии покоя колеблется в пределах 60–100 ударов в минуту. На частоту сердечных сокращений могут влиять физические нагрузки и физическая форма, возраст и базальная скорость метаболизма . Частота сердечных сокращений спортсмена может быть ниже 60 ударов в минуту. Во время тренировки частота может составлять 150 ударов в минуту, а максимальная - от 200 до 220 ударов в минуту. [1]
Сердечно-сосудистые центры [ править ]
Нормальный синусовый ритм сердечного ритма генерируется узлом SA . Это также зависит от центральных факторов через симпатические и парасимпатические нервы [3] : 116-22 из двух спаренных сердечно - сосудистых центров в продолговатый . Активность повышается за счет симпатической стимуляции кардиоускорительных нервов и подавляется парасимпатической стимуляцией блуждающим нервом . Во время покоя обычно преобладает стимуляция блуждающего нерва, поскольку, если он не регулируется, узел SA инициирует синусовый ритм приблизительно 100 ударов в минуту. [1]
И симпатические, и парасимпатические стимулы проходят через парное сердечное сплетение у основания сердца. Без какой-либо нервной стимуляции узел SA установил бы синусовый ритм примерно со скоростью 100 ударов в минуту. Поскольку частота отдыха значительно меньше, становится очевидным, что парасимпатическая стимуляция обычно замедляет ЧСС. [1] Кардиоускорительный центр также отправляет дополнительные волокна, формирующие сердечные нервы через симпатические ганглии (шейные ганглии плюс верхние грудные ганглии T1 – T4) к SA и AV узлам, а также дополнительные волокна к предсердиям и желудочкам. Желудочки в большей степени иннервируются симпатическими волокнами, чем парасимпатическими. Симпатическая стимуляция вызывает высвобождение нейромедиатора норадреналина.(также известный как норадреналин ) в нервно-мышечном соединении сердечных нервов. Это сокращает период реполяризации, тем самым ускоряя скорость деполяризации и сокращения, что приводит к увеличению частоты сердечных сокращений. Он открывает химические или управляемые лигандами каналы для ионов натрия и кальция, обеспечивая приток положительно заряженных ионов. [1] Норэпинефрин связывается с рецептором бета – 1. Лекарства от высокого кровяного давления используются для блокирования этих рецепторов и снижения частоты сердечных сокращений. [1]
Сердечно-сосудистые центры получают входные данные от ряда висцеральных рецепторов с импульсами, проходящими через висцеральные сенсорные волокна внутри блуждающего нерва и симпатические нервы через сердечное сплетение. Среди этих рецепторов - различные проприорецепторы , барорецепторы и хеморецепторы , а также стимулы лимбической системы, которые обычно обеспечивают точную регуляцию сердечной функции посредством сердечных рефлексов. Повышенная физическая активность приводит к увеличению скорости возбуждения различных проприорецепторов, расположенных в мышцах, суставных капсулах и сухожилиях. Сердечно-сосудистые центры контролируют эту повышенную частоту возбуждения, подавляя парасимпатическую стимуляцию или увеличивая симпатическую стимуляцию по мере необходимости, чтобы увеличить кровоток.[1]
Точно так же барорецепторы - это рецепторы растяжения, расположенные в синусе аорты, каротидных телах, полых венах и других местах, включая легочные сосуды и правую сторону самого сердца. Скорость возбуждения барорецепторов отражает артериальное давление, уровень физической активности и относительное распределение крови. Сердечные центры контролируют активацию барорецепторов для поддержания сердечного гомеостаза - механизма, называемого барорецепторным рефлексом. При увеличении давления и растяжения увеличивается скорость активации барорецепторов, а сердечные центры уменьшают симпатическую стимуляцию и увеличивают парасимпатическую стимуляцию. По мере уменьшения давления и растяжения скорость активации барорецепторов снижается, а сердечные центры усиливают симпатическую стимуляцию и уменьшают парасимпатическую стимуляцию. [1]
Существует аналогичный рефлекс, называемый предсердным рефлексом или рефлексом Бейнбриджа , связанный с различной скоростью кровотока к предсердиям. Повышенный венозный возврат растягивает стенки предсердий, в которых расположены специализированные барорецепторы. Однако по мере того, как предсердные барорецепторы увеличивают частоту возбуждения и растягиваются из-за повышенного кровяного давления, сердечный центр реагирует усилением симпатической стимуляции и подавлением парасимпатической стимуляции для увеличения ЧСС. Обратное тоже верно. [1]
Факторы, влияющие на частоту сердечных сокращений [ править ]
Помимо вегетативной нервной системы , на это могут влиять и другие факторы. К ним относятся адреналин, норадреналин и гормоны щитовидной железы; уровни различных ионов, включая кальций, калий и натрий; температура тела; гипоксия; и баланс pH. [1]
| ||||||||||||||||||||||||||
|
Факторы, увеличивающие частоту сердечных сокращений, также вызывают увеличение ударного объема. Как и в случае со скелетными мышцами, при упражнениях сердце может увеличиваться в размерах и увеличиваться в объеме. [1] Таким образом, у спортсменов, занимающихся выносливостью, таких как марафонцы , сердце может быть гипертрофировано до 40%. [3] : 1063–64 Разница между максимальным и минимальным сердечным выбросами известна как сердечный резерв и измеряет остаточную способность перекачивать кровь. [1] Частота сердечных сокращений может достигать 185–195 во время упражнений, в зависимости от того, насколько человек в хорошей форме. [3]
Сердечный выброс [ править ]
Сердечный выброс (СО) - это измерение количества крови, перекачиваемой каждым желудочком (ударный объем, УЗ) за одну минуту. Чтобы рассчитать это, умножьте ударный объем (SV) на частоту сердечных сокращений (HR) в ударах в минуту . [1] Это может быть представлено уравнением: CO = HR x SV [1].
SV обычно измеряется с помощью эхокардиограммы для записи конечного диастолического объема (EDV) и конечного систолического объема (ESV) и вычисления разницы: SV = EDV - ESV. SV также можно измерить с помощью специального катетера, но это инвазивная процедура, которая намного опаснее для пациента. Средняя SV для отдыхающего человека весом 70 кг (150 фунтов) будет примерно 70 мл. Существует несколько важных переменных, включая размер сердца, физическое и психическое состояние человека, пол, сократимость, продолжительность сокращения, предварительную нагрузку или EDV, а также постнагрузку или сопротивление. Нормальный диапазон для SV составляет 55–100 мл. Средняя ЧСС в состоянии покоя составляет примерно 75 ударов в минуту, но у некоторых людей может варьироваться от 60 до 100. [1]Используя эти числа (которые относятся к каждому желудочку, а не к обоим), среднее значение CO составляет 5,25 л / мин с диапазоном 4,0–8,0 л / мин. [1]
SV также используются для расчета фракции выброса, которая представляет собой часть крови, которая перекачивается или выбрасывается из сердца при каждом сокращении. Для расчета фракции выброса SV делится на EDV. Несмотря на название, фракция выброса обычно выражается в процентах. Фракция выброса составляет примерно 55–70 процентов, в среднем 58 процентов. [1]
Объем хода [ править ]
Многие факторы, регулирующие частоту сердечных сокращений, также влияют на сердечную функцию, изменяя ударный объем . Несмотря на то, что задействован ряд переменных, ударный объем зависит от разницы между конечным диастолическим объемом и конечным систолическим объемом. Три основных фактора - это предварительная нагрузка , постнагрузка и сократимость . [1]
Предварительная загрузка [ править ]
Предварительная загрузка - это еще один способ выражения EDV. Следовательно, чем больше EDV, тем больше предварительная нагрузка. Главный фактор - время наполнения желудочков. Чем быстрее происходит сокращение, тем короче время наполнения, а также ниже EDV и предварительная нагрузка. [1]
Взаимосвязь между растяжением и сокращением желудочков была установлена в механизме Франка-Старлинга, который гласит, что сила сокращения прямо пропорциональна начальной длине мышечного волокна. Так что чем больше растяжение желудочка, тем сильнее сокращение. Любая симпатическая стимуляция венозной системы увеличивает венозный возврат к сердцу и наполнение желудочков. [1]
Afterload [ править ]
Желудочки должны развивать определенное напряжение, чтобы перекачивать кровь, преодолевая сопротивление сосудистой системы. Это напряжение называется постнагрузкой . Когда сопротивление увеличивается, особенно из-за стенотического повреждения клапана, постнагрузка обязательно должна увеличиваться. Также может наблюдаться снижение нормального сопротивления сосудов. Различные сердечные реакции восстанавливают гомеостаз давления и кровотока. [1]
Сократимость [ править ]
Способность миокарда сокращаться (его сократимость ) регулирует ударный объем, который определяет конечный систолический объем. Чем больше сокращение, тем больше ударный объем и меньше конечный систолический объем. Положительные или отрицательные инотропные факторы посредством симпатической и парасимпатической стимуляции соответственно могут увеличивать или уменьшать силу сокращений. Симпатическая стимуляция вызывает высвобождение норадреналина сердечными нервами, а также стимулирует кору надпочечников секретировать как адреналин, так и норадреналин. Эти выделения увеличивают частоту сердечных сокращений, скорость последующего метаболизма и сократительную способность. Парасимпатическая стимуляция стимулирует высвобождение ацетилхолина (АХ) изблуждающий нерв, который снижает сократимость, и ударный объем, который увеличивает конечный систолический объем.
Было разработано несколько синтетических лекарств, которые могут действовать как инотропный стимулятор или ингибитор. Стимулирующие инотропы, такие как дигоксин , вызывают более высокие концентрации ионов кальция, которые увеличивают сократимость. Избыток кальция ( гиперкальциемия ) также является положительным инотропом. Лекарства, которые являются отрицательными инотропами, включают бета-блокаторы и блокаторы кальциевых каналов . Гипоксия , ацидоз , гиперкалиемия также являются отрицательными инотропными средствами.
| |||||||||||||||
|
См. Также [ править ]
- Общество динамики сердечно-сосудистой системы
Ссылки [ править ]
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw топор ay az ba bb bc bd be bf bg bh bi bj bk bl bm bm bn bo bp bq br bs bt bu bv bw bx by bz ca cb cc cd ce cf cg Betts, J. Gordon (2013). Анатомия и физиология . С. 787–846. ISBN 1938168135. Проверено 11 августа 2014 .[1]
- ^ Андерсон, РМ. Общая физиология сердечно-сосудистой системы (2-е изд., 2012 г.). См. «Глава 1: Нормальная физиология».
- ^ a b c d Холл, Артур С. Гайтон, Джон Э. (2005). Учебник медицинской физиологии (11-е изд.). Филадельфия: У. Б. Сондерс. п. 106. ISBN 978-0-7216-0240-0.
- ^ Покок, Джиллиан (2006). Физиология человека (Третье изд.). Издательство Оксфордского университета. п. 85. ISBN 978-0-19-856878-0.
- ^ Antz, Матиас; и другие. (1998). «Электрическая проводимость между правым предсердием и левым предсердием через мускулатуру коронарного синуса» . Тираж . 98 (17): 1790–95. DOI : 10.1161 / 01.CIR.98.17.1790 . PMID 9788835 .
- ^ Де Понти, Роберто; и другие. (2002). «Электроанатомический анализ распространения синусового импульса в нормальных предсердиях человека». Журнал сердечно-сосудистой электрофизиологии . 13 (1): 1–10. DOI : 10,1046 / j.1540-8167.2002.00001.x . PMID 11843475 .
- ^ «Определение узла SA - определения в медицинском словаре популярных медицинских терминов, легко определяемых на MedTerms» . Medterms.com. 27 апреля 2011 . Проверено 7 июня 2012 года .
- ^ "Волокна Пуркинье" . Biology.about.com. 9 апреля 2012 . Проверено 7 июня 2012 года .
- ^ a b c d Талли, Николас Дж .; О'Коннор, Саймон. Клиническое обследование . Черчилль Ливингстон. С. 76–82. ISBN 9780729541985.
- ^ Дорленд - х (2012). Иллюстрированный медицинский словарь Дорланда (32-е изд.). Elsevier Saunders. п. 1189. ISBN 978-1-4160-6257-8.
- ^ Ньюбургер, Джейн (2006). Детская кардиология Надас 2-е издание . Филадельфия: Эльзевьер. п. 358. ISBN 978-1-4160-2390-6.
- ^ Cantarini L, Lopalco G; и другие. (Октябрь 2014 г.). «Аутоиммунитет и аутовоспаление как инь и ян идиопатического рецидивирующего острого перикардита». Autoimmun Ред . 14 : 90–97. DOI : 10.1016 / j.autrev.2014.10.005 . PMID 25308531 .