| Альвеолярный отросток | |
|---|---|
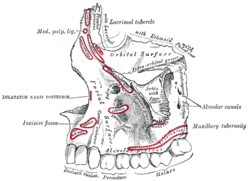 Левая челюсть . Внешняя поверхность. (Альвеолярный отросток виден внизу.) | |
 Хрящи носа при осмотре снизу. ( Внизу виден альвеолярный отросток верхней челюсти . | |
| Подробности | |
| Идентификаторы | |
| латинский | os alveolaris |
| MeSH | D000539 |
| TA98 | A02.1.12.035 |
| TA2 | 791 |
| FMA | 52897 |
| Анатомические термины кости | |
Альвеолярный отросток ( / æ л v я ə л ər / [1] ) (также называемая альвеолярную кость ) является утолщенным гребнем кости , который содержит зубные гнездо ( зубные альвеолы ) на челюсти кости , которые удерживают зубы . У людей зубные кости - это верхняя и нижняя челюсти . [2] Изогнутая часть каждого альвеолярного отростка челюсти называется альвеолярной дугой .
Структура [ править ]
На верхней челюсти альвеолярный отросток представляет собой гребень на нижней поверхности, а на нижней челюсти - гребень на верхней поверхности. Он составляет самую толстую часть верхней челюсти.
Альвеолярный отросток содержит область компактной кости, прилегающую к периодонтальной связке (PDL), называемую твердой оболочкой твердой оболочки, если смотреть на рентгенограммах. Именно эта часть прикрепляется к цементу корней периодонтальной связкой. Он равномерно рентгеноконтрастный (или более светлый). Целостность твердой оболочки имеет важное значение при изучении рентгенограмм на предмет выявления патологических поражений.
Альвеолярный отросток имеет поддерживающую кость, оба из которых имеют одинаковые компоненты: волокна, клетки, межклеточные вещества, нервы, кровеносные сосуды и лимфатические сосуды.
Альвеолярный отросток - это выстилка лунки зуба или альвеолы (множественное число, альвеол). Хотя альвеолярный отросток состоит из компактной кости , его можно назвать решетчатой пластиной, потому что он содержит многочисленные отверстия, через которые каналы Фолькмана проходят от альвеолярной кости в PDL. Сама альвеолярная кость также называется связкой [ цитата ], потому что волокна Шарпеясюда вставляется часть волокон PDL. Подобно таковым на цементной поверхности, волокна Шарпея в собственно альвеолярной кости каждое вставляются под углом 90 градусов или под прямым углом, но их меньше, хотя и толще по диаметру, чем в цементе. Как и в клеточном цементе, волокна Шарпея в кости обычно минерализованы лишь частично на своей периферии.
Альвеолярный гребень является наиболее шейками края альвеолярной кости правильной. В здоровом состоянии альвеолярный гребень немного апикальнее цементно-эмалевого перехода (CEJ) примерно на 1,5–2 мм. [2] Альвеолярные гребни соседних зубов также одинаковы по высоте вдоль челюсти в здоровом состоянии. [3]
Опорная альвеолярная кость состоит как из кортикальной, так и из губчатой кости. Кортикальная кость, или кортикальные пластинки, состоит из пластин компактной кости на лицевой и язычной поверхностях альвеолярной кости. Эти кортикальные пластинки обычно имеют толщину от 1,5 до 3 мм над задними зубами, но толщина вокруг передних зубов сильно варьируется. [2] трабекулярная кость состоит из губчатой кости, которая расположена между альвеолярной костью и надлежащей пластинами кортикальной кости. Альвеолярная кость между двумя соседними зубами - это межзубная перегородка (или межзубная кость). [3]
Состав [ править ]
[4]
Неорганическая матрица
Альвеолярная кость на 67% состоит из неорганического материала. Неорганический материал состоит в основном из минералов кальция и фосфата. Минералы в основном представлены кристаллами гидроксиапатита кальция.
Органическая матрица
Оставшаяся альвеолярная кость - органический материал (33%). Органический материал состоит из коллагена и неколлагенового материала. Клеточный компонент кости состоит из остеобластов, остеоцитов и остеокластов.
- Остеобласты обычно имеют кубовидную форму и слегка удлиненную форму. Они синтезируют как коллагеновые, так и неколлагеновые костные белки. Эти клетки имеют высокий уровень щелочной фосфатазы на внешней поверхности плазматической мембраны. Функции остеобластов - формирование костей путем синтеза органического матрикса кости, межклеточная связь и поддержание костного матрикса.
- Остеоциты - это модифицированные остеобласты, которые во время секреции костного матрикса оказываются захваченными в лакунах. Остеоциты имеют отростки, называемые канальцами, которые исходят от лакунов. Эти канальцы доставляют кислород и питательные вещества к остеоцитам через кровь и удаляют продукты метаболизма.
- Остеокласты - это многоядерные гигантские клетки. Они находятся в лакунах Ховшипа.
Клиническое значение [ править ]
Потеря альвеолярной кости [ править ]
Кость теряется в процессе резорбции, при которой остеокласты разрушают твердую ткань кости. Ключевым признаком рассасывания является зубчатая эрозия. Это также известно как лакуна Ховшипа. [5] Фаза резорбции длится до тех пор, пока продолжительность жизни остеокласта составляет от 8 до 10 дней. После этой фазы резорбции остеокласт может продолжить резорбцию поверхностей в другом цикле или осуществить апоптоз. За фазой рассасывания следует фаза восстановления, которая длится более 3 месяцев. У пациентов с пародонтозом воспаление длится дольше, и во время фазы восстановления резорбция может перекрыть любое костное образование. Это приводит к чистой потере альвеолярной кости. [6]
Потеря альвеолярной кости тесно связана с заболеванием пародонта. Заболевание пародонта - это воспаление десен. Исследования в остеоиммунологии предложили 2 модели потери альвеолярной кости. Одна модель утверждает, что воспаление запускается пародонтальным патогеном, который активирует приобретенную иммунную систему, препятствуя соединению костей, ограничивая образование новой кости после резорбции. [7] Другая модель утверждает, что цитокинез может ингибировать дифференцировку остеобластов от их предшественников, тем самым ограничивая образование кости. Это приводит к чистой потере альвеолярной кости. [8]
Нарушения развития [ править ]
Нарушение развития анодонтии (или гиподонтии, если только один зуб), при котором зубные зачатки отсутствуют врожденно, может повлиять на развитие альвеолярных отростков. Это может помешать развитию альвеолярных отростков верхней или нижней челюсти. Правильное развитие невозможно, потому что альвеолярная единица каждой зубной дуги должна формироваться в ответ на зубные зачатки в этой области. [3]
Патология [ править ]
После удаления зуба сгусток в альвеолах заполняется незрелой костью, которая позже трансформируется в зрелую вторичную кость. Нарушение сгустка крови может вызвать альвеолярный остит , обычно называемый «сухой лункой». При частичной или полной потере зубов происходит рассасывание альвеолярного отростка. Однако нижележащая базальная кость тела верхней или нижней челюсти остается менее пораженной, потому что для сохранения жизнеспособности ей не требуется присутствие зубов. Потеря альвеолярной кости в сочетании с истиранием зубов приводит к потере высоты нижней трети вертикального размера лица, когда зубы находятся в максимальном перекрестном соединении. Степень потери определяется на основании клинической оценки с использованием Золотых пропорций. [3]
Плотность альвеолярной кости в данной области также определяет путь заражения зубов с образованием абсцесса, а также эффективность местной инфильтрации при использовании местной анестезии. Кроме того, различия в плотности альвеолярных отростков определяют наиболее простые и удобные участки костного перелома, которые следует использовать при необходимости во время удаления ретенированных зубов. [3]
Во время хронического заболевания пародонта , поражающего пародонт (пародонтит), локализованная костная ткань также теряется.
Пересадка альвеолярной кости [ править ]
Трансплантация альвеолярной кости в сменном прикусе является важной частью реконструктивного пути у пациентов с расщелиной губы и неба. Реконструкция альвеолярной щели может дать пациенту эстетические и практические преимущества. [9] Трансплантация альвеолярной кости также может дать следующие преимущества: стабилизация верхней челюсти; помощь прорезывания клыка и иногда прорезывания бокового резца; костная опора для зубов, лежащих рядом с расщелиной; приподнять крыльевое основание носа; помощь при герметизации носовых и носовых свищей; позволяют вставить титановый фиксатор в область трансплантата и обеспечить хорошее состояние пародонта внутри и рядом с расщелиной. [10]При выборе времени пересадки альвеолярной кости учитывается как прорезывание клыка, так и латеральный резец. Оптимальное время для операции по пересадке кости - это когда тонкая костная оболочка все еще покрывает быстро прорезывающийся боковой резец или клык рядом с расщелиной. [10]
- Первичная костная пластика: считается, что первичная костная пластика: устраняет костную недостаточность, стабилизирует пре-верхнюю челюсть, синтезирует новый костный матрикс для прорезывания зубов в области расщелины и увеличивает основание крыльев. Однако от процедуры ранней костной пластики отказываются в большинстве центров заячьей губы и неба по всему миру из-за множества недостатков, включая серьезные нарушения роста средней трети лицевого скелета. Было обнаружено, что оперативная техника, включающая сошниково-предчелюстной шов, препятствует росту верхней челюсти. [10]
- Вторичная костная пластика: Вторичная костная пластика, также называемая костной пластикой в смешанном прикусе, стала широко распространенной процедурой после отказа от первичной костной пластики. Предварительные условия включают точное время, технику операции и приемлемую васкуляризацию мягких тканей. Сохраняются преимущества первичной костной пластики, позволяющие прорезывать зуб через пересаженную кость. Кроме того, вторичная костная пластика стабилизирует верхнечелюстную дугу, тем самым улучшая условия для протезирования, такие как коронки, мосты и имплантаты. Он также способствует прорезыванию зубов, увеличивает количество костной ткани на альвеолярном гребне, что позволяет проводить ортодонтическое лечение. Костная опора для зубов, прилегающих к расщелине, является предпосылкой для ортодонтического закрытия зубов в области расщелины. Следовательно,будут достигнуты лучшие гигиенические условия, что поможет уменьшить образование кариеса и воспаления пародонта. Проблемы с речью, вызванные неправильным расположением артикуляторов или утечкой воздуха через ороназальное сообщение, также могут быть улучшены. Вторичная костная пластика также может быть использована для увеличения крыльев носа для достижения симметрии со стороной без расщелины, тем самым улучшая внешний вид лица.[10]
- Поздняя вторичная костная пластика: костная пластика имеет более низкий процент успеха, когда выполняется после прорезывания клыка, по сравнению с тем, как это было до прорезывания. Было обнаружено, что возможность ортодонтического закрытия щели в зубной дуге меньше у пациентов, которым трансплантировали до собачьей прорезывания, чем у пациентов после собачьей прорезывания. Хирургическая процедура включает просверливание нескольких небольших отверстий через кортикальный слой в губчатом слое, что способствует прорастанию кровеносных сосудов в трансплантат. [10]
Дополнительные изображения [ править ]
Этот рентгеновский снимок показывает некоторую потерю костной массы на правой стороне нижней челюсти . Связанные зубы имеют плохое соотношение коронки и корня и могут быть подвержены вторичной окклюзионной травме .
Альвеолярный отросток
Альвеолярный отросток верхней челюсти
Альвеолярная часть нижней челюсти
Ссылки [ править ]
- ^ Слово «альвеолярный» в онлайн-словаре Merriam-Webster
- ^ a b c Устная гистология Ten Cate, Nanci, Elsevier, 2013, стр. 219
- ^ a b c d e Illustrated Dental Embryology, гистология и анатомия, Bath-Balogh and Fehrenbach, Elsevier, 2011, стр. 176
- ^ Шала, Bathla (2017-04-30). Учебник по пародонтологии / Шалу Батла; предисловие С.Г. Дамле . Damle, SG (Первое изд.). Нью-Дели. ISBN 978-9386261731. OCLC 971599883 .
- ^ Бар-Шавит, Цви (2007-12-01). «Остеокласт: многоядерные, кроветворные, костно-резорбирующие остеоиммунные клетки». Журнал клеточной биохимии . 102 (5): 1130–1139. DOI : 10.1002 / jcb.21553 . ISSN 0730-2312 . PMID 17955494 .
- ^ Р., Гарант, Филиас (2003). Клетки и ткани полости рта . Чикаго: паб Quintessence. Co. ISBN 978-0867154290. OCLC 51892824 .
- ^ Леоне, Катальдо В .; Бохадхур, Ханин; Куо, Дэвид; Деста, Тесфахун; Ян, Юля; Siqueira, Michelle F .; Амар, Саломон; Грейвс, Дана Т. (апрель 2006 г.). «Иммунизация усиливает воспаление и разрушение тканей в ответ на Porphyromonas gingivalis» . Инфекция и иммунитет . 74 (4): 2286–2292. DOI : 10.1128 / IAI.74.4.2286-2292.2006 . ISSN 0019-9567 . PMC 1418897 . PMID 16552059 .
- ^ Graves, DT; Li, J .; Кокран, DL (2011). «Журналы SAGE: ваш путь к журнальным исследованиям мирового уровня» . Журнал стоматологических исследований . 90 (2): 143–153. DOI : 10.1177 / 0022034510385236 . PMC 3144100 . PMID 21135192 .
- ^ Coots, Брэдли К. (ноябрь 2012). «Трансплантация альвеолярной кости: прошлое, настоящее и новые горизонты» . Семинары по пластической хирургии . 26 (4): 178–183. DOI : 10,1055 / с-0033-1333887 . ISSN 1535-2188 . PMC 3706037 . PMID 24179451 .
- ^ a b c d e Лиля, Ян (октябрь 2009 г.). «Пластика альвеолярной кости» . Индийский журнал пластической хирургии . 42 Дополнение (3): S110–115. DOI : 10.4103 / 0970-0358.57200 . ISSN 1998-376X . PMC 2825060 . PMID 19884665 . Материал был скопирован из этого источника, доступного по лицензии Creative Commons.
Внешние ссылки [ править ]
- Фотография модели скелета / альвеолярного отростка Waynesburg College
- «Анатомическая схема: 34256.000-1» . Roche Lexicon - иллюстрированный навигатор . Эльзевир. Архивировано из оригинала на 2012-12-27.
- Схема на case.edu