| Паракокцидиоидомикоз | |
|---|---|
| Другие имена | Бразильский бластомикоз, [1] южноамериканский бластомикоз, [1] болезнь Лутца-Сплендоре-де Альмейда, [2] паракокцидиоидная гранулема [3] : 320 |
 | |
| Paracoccidioides гистопатология | |
| Специальность | Инфекционное заболевание |
Паракокцидиоидомикоз (ПКМ) - это острая или хроническая грибковая инфекция, вызываемая грибами рода Paracoccidioides , включая Paracoccidioides brasiliensis и Paracoccidioides lutzii . Он эндемичен для Центральной и Южной Америки [4] и считается запущенным эндемическим микозом, разновидностью забытого тропического заболевания . [5]
Признаки и симптомы [ править ]
Бессимптомная легочная инфекция является обычным явлением, при этом клинические проявления заболевания развиваются менее чем у 5% инфицированных. [6] Известны два проявления: во-первых, острая или подострая форма, которая преимущественно поражает детей и молодых людей [7], и хроническая форма, поражающая преимущественно взрослых мужчин. [8] Большинство пациентов инфицированы до 20 лет, хотя симптомы могут проявиться много лет спустя. [9]
Юношеская (острая / подострая) форма [ править ]
Юношеская острая форма характеризуется такими симптомами, как лихорадка, потеря веса и плохое самочувствие, а также увеличение лимфатических узлов и увеличение печени и селезенки . [10] [11] [12] Эта форма чаще всего является диссеминированной, при этом симптомы проявляются в зависимости от пораженных органов. [10] Часто присутствуют поражения кожи и слизистых оболочек [13], а в тяжелых случаях может наблюдаться поражение костей. [10] Это острое тяжелое проявление может имитировать туберкулез , лимфому или лейкоз . [13]
Взрослая (хроническая) форма [ править ]
Хроническая форма проявляется через несколько месяцев или лет после заражения и чаще всего проявляется сухим кашлем и одышкой. [6] Другие симптомы включают повышенное слюноотделение , затрудненное глотание и трудности с голосовым управлением . [10] Могут присутствовать поражения слизистой оболочки верхних дыхательных путей, а также повышенное выделение слизи и кашель с кровью . [14] Часто встречаются легочные и внелегочные поражения. [10]
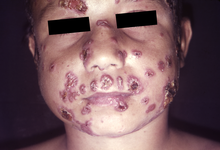
До 70% случаев имеют поражение слизистой оболочки, при этом поражения часто обнаруживаются во рту, ротоглотке , гортани и нёбе. Классические поражения - это поверхностные болезненные зернистые язвы с небольшими кровоточащими пятнами. [11]
Причина [ править ]
Паракокцидиоидомикоз вызывается двумя видами грибов, которые могут существовать в виде плесени или дрожжей в зависимости от температуры , P. brasiliensis и P. lutzii. В защищенных почвенных средах, рядом с источниками воды, которые нарушены естественным путем или в результате деятельности человека, P. brasiliensis наблюдали эпидемиологически (хотя и не изолированно). [15] Известный переносчик животных - броненосец . [9] В естественной среде грибы встречаются в виде нитчатых структур, и у них развиваются инфекционные споры, известные как конидии . [9]
Передача от человека к человеку никогда не была доказана. [16]
Механизм [ править ]
Считается, что первичная инфекция, хотя и плохо изучена из-за отсутствия данных, происходит при вдыхании конидий через дыхательные пути после вдыхания грибковых конидий, продуцируемых мицелиальной формой P. brasiliensis . [10] [16] Это происходит преимущественно в детстве и юности после воздействия сельскохозяйственной деятельности. [9] Заражение может произойти при прямом заражении кожи, хотя это бывает редко. [11]
После вдыхания в альвеолы происходит быстрое размножение микроорганизмов в легочной ткани, иногда через венозную и лимфатическую системы. [10] Примерно у 2% людей клинические признаки развиваются после первичной бессимптомной инфекции. [11]
Тип иммунного ответа определяет клиническое проявление инфекции, при этом у детей и лиц с коинфекцией ВИЧ чаще всего развивается острая / подострая диссеминированная болезнь. [10] У большинства инфицированных развивается иммунный ответ, опосредованный Т-клетками 1 типа (T h 1), что приводит к альвеолиту и образованию компактных гранулем, которые контролируют репликацию грибов, а также к латентной или бессимптомной инфекции. [9] [10] Считается, что он остается бездействующим при остаточных поражениях легких и средостенных лимфатических узлах. [16] Недостаточный T hОтвет 1 клетки приводит к тяжелым формам заболевания. У этих людей гранулемы не образуются, и у пораженного человека развиваются ответы T h 2 и T h 9, что приводит к активации B-лимфоцитов , высоким уровням циркулирующих антител, эозинофилии и гипергаммаглобулинемии . [9]
Поражение легких впоследствии происходит после фазы покоя, проявляясь симптомами со стороны верхних дыхательных путей и инфильтратами легких на изображениях. [11] Самая распространенная хроническая форма - это почти наверняка реактивация болезни [11], которая может перерасти в прогрессирующее рубцевание легких (легочный фиброз) . [17]
Это может вызвать заболевание у людей с нормальной иммунной функцией, хотя иммуносупрессия увеличивает агрессивность гриба. Он редко вызывает заболевание у женщин фертильного возраста, вероятно, из-за защитного действия эстрадиола . [18]
Диагноз [ править ]
Более чем в 90% случаев диагноз можно поставить с помощью прямого гистологического исследования тканей, таких как мокрота, жидкость бронхиального лаважа, экссудат и биопсия . Гистопатологическое исследование с окрашиванием метенамином серебра (GMS) Гомори или окрашиванием гематоксилином и эозином ( H&E ) выявляет большие дрожжевые клетки с полупрозрачными клеточными стенками с множественными почками. [10]
При ювенильной форме аномалии легких выявляются на КТ легких с высоким разрешением , тогда как при хронической форме обычная рентгенография может показать интерстициальные и альвеолярные инфильтраты в центральном и нижнем полях легких. [10]
Культивирование P. brasiliensis занимает от 20 до 30 дней, требуя нескольких образцов и питательных сред. Первоначальное культивирование может происходить при комнатной температуре, однако после того, как отмечен рост, подтверждение происходит путем инкубации при температуре 36–37 градусов для трансформации грибка в дрожжевые клетки. [10]
Обнаружение антител полезно как для острой диагностики, так и для мониторинга. Гель-иммунодиффузия широко используется в эндемичных регионах, диагностирует 95% случаев с высокой специфичностью . [10] Фиксация комплемента позволяет измерить тяжесть случаев путем количественной оценки уровня антител и, таким образом, полезна для мониторинга ответа на лечение. Однако он чувствителен только в 85% случаев и перекрестно реагирует с H. capsulatum . [10]
Лечение [ править ]
И П. Brasiliensis и П. lutzii находится в пробирке восприимчива к большинству противогрибковых агентов, в отличии от других системных грибковых инфекций. Легкие и среднетяжелые формы лечат итраконазолом в течение 9–18 месяцев, поскольку было показано, что он более эффективен, имеет более короткую продолжительность лечения и более переносится. Кислые напитки снижают абсорбцию итраконазола. [9] Ко-тримоксазол является препаратом второй линии и предпочтителен для пациентов с поражением головного мозга и во время беременности. [9] В тяжелых случаях показано внутривенное лечение амфотерицином B в течение в среднем от 2 до 4 недель. [9]Назначенный одновременно преднизолон может уменьшить воспаление во время лечения. [9] Пациентов следует лечить до стабилизации симптомов и увеличения массы тела. Должны быть предоставлены советы относительно нутритивной поддержки, а также курения и приема алкоголя. При обнаружении надпочечников рекомендуется лечение . [ необходима цитата ] Клинические критерии излечения включают отсутствие или заживление повреждений, стабилизацию массы тела, отрицательные и отрицательные тесты на аутоантитела. [9] Недостаточно данных, подтверждающих преимущества вышеуказанных препаратов для лечения болезни. [19]
Эпидемиология [ править ]
Паракокцидиоидомикоз является эндемическим заболеванием в сельских районах Латинской Америки, от южной Мексики до Аргентины, а также встречается в Бразилии, Колумбии, Венесуэле, Эквадоре и Парагвае. [9] [11] Вспышки эпидемии никогда не наблюдалось. [9] Он имеет самую высокую распространенность среди всех системных микозов (грибковых инфекций) в этом районе. [8] По оценкам, до 75% людей в эндемичных районах инфицированы бессимптомной формой (до 10 миллионов человек), при этом у 2% развивается клинически значимое заболевание. [8] Заболеваемость и смертность тесно связаны с социально-экономическим положением пациента [8], при этом большинство взрослых пациентов являются сельскохозяйственными рабочими-мужчинами. [20]Другие факторы риска включают курение, употребление алкоголя, коинфекцию ВИЧ или другое подавление иммунитета. [16] 80% зарегистрированных случаев заболевания приходится на Бразилию, на юго-восток, средний запад и юг, а в 1990-х годах он распространился на район Амазонки. Большинство оставшихся инфекций зарегистрировано в Аргентине, Колумбии и Венесуэле. [16] Большинство эпидемиологических отчетов сосредоточено на P. brasliensis , при этом эпидемиология P. lutzii по состоянию на 2015 г. изучена плохо. [16]
Рост числа случаев был связан с сельским хозяйством и обезлесением в Бразилии, урбанизацией в периферийные городские районы с плохой инфраструктурой, а также с повышенной влажностью почвы и воздуха. [9] [16] Одно бразильское коренное племя, суруи, после перехода от замещающего сельского хозяйства к выращиванию кофе показало более высокий уровень заражения, чем окружающие племена. [16]
Также были сообщения о неэндемичных районах с ростом экологического туризма в Соединенных Штатах, Европе и Японии. [11] Все зарегистрированные случаи были возвращены путешественниками из эндемичных регионов. [16]
История [ править ]
Лутц-Splendore-де болезни Almeida [2] назван для врачей Адольфо Лутц , [21] Альфонсо Великолепие (1871-1953), итало-бразильского паразитологу [22] и Флориано Пауло де Алмейда (1898-1977), бразильский Патолог, специализирующийся на патологической микологии (изучение инфекционных грибов) [23] [24], который впервые охарактеризовал это заболевание в Бразилии в начале 20 века.
См. Также [ править ]
- Североамериканский бластомикоз
Ссылки [ править ]
- ^ a b Рапини, Рональд П .; Болонья, Жан Л .; Йориццо, Джозеф Л. (2007), Дерматология: 2- томный набор , Сент-Луис: Мосби, ISBN 978-1-4160-2999-1
- ^ a b Болезнь Лутца-Сплендора-де Альмейда в Who Named It?
- ^ Джеймс, Уильям Д .; Бергер, Тимоти Дж .; и другие. (2006), Болезни кожи Эндрюса: клиническая дерматология , Saunders Elsevier, ISBN 0-7216-2921-0
- Перейти ↑ Marques, Silvio Alencar (октябрь 2013 г.). «Паракокцидиоидомикоз: эпидемиологическое, клиническое, диагностическое и лечебное обновление» . Anais Brasileiros de Dermatologia . 88 (5): 700–711. DOI : 10,1590 / abd1806-4841.20132463 . ISSN 0365-0596 . PMC 3798345 . PMID 24173174 .
- ^ Queiroz-Telles, Флавио; Фахал, Ахмед Хасан; Falci, Diego R; Касерес, Диего Н; Чиллер, Том; Паскуалотто, Алессандро К. (ноябрь 2017 г.). «Запущенные эндемические микозы». Ланцетные инфекционные болезни . 17 (11): e367 – e377. DOI : 10.1016 / S1473-3099 (17) 30306-7 . PMID 28774696 .
- ^ a b Кейруш-Теллес, Флавио; Эскуиссато, Данте (декабрь 2011 г.). «Легочный паракокцидиоидомикоз». Семинары по респираторной медицине и реанимации . 32 (6): 764–774. DOI : 10,1055 / с-0031-1295724 . ISSN 1069-3424 . PMID 22167404 .
- ^ Brummer, E; Кастанеда, Э; Рестрепо, А (апрель 1993 г.). «Паракокцидиоидомикоз: обновленная информация» . Обзоры клинической микробиологии . 6 (2): 89–117. DOI : 10.1128 / CMR.6.2.89 . ISSN 0893-8512 . PMC 358272 . PMID 8472249 .
- ^ a b c d Травассос, Луис Р.; Таборда, Карлос П.; Коломбо, Арнальдо Л. (апрель 2008 г.). «Рассмотрены варианты лечения паракокцидиоидомикоза и новые стратегии». Экспертный обзор противоинфекционной терапии . 6 (2): 251–262. DOI : 10.1586 / 14787210.6.2.251 . ISSN 1478-7210 . PMID 18380607 . S2CID 41184245 .
- ^ Б с д е е г ч я J к л м н Shikanai-Ясуда, Мария Апаресида; Мендес, Ринальдо Понсио; Коломбо, Арнальдо Лопес; Кейрос-Теллес, Флавио де; Коно, Адриана Сати Гонсалвеш; Paniago, Anamaria M. M; Натан, Андре; Валле, Антонио Карлос Францискони ду; Багаглы, Эдуардо (12.07.2017). «Бразильские рекомендации по клиническому ведению паракокцидиоидомикоза» . Revista da Sociedade Brasileira de Medicina Tropical . 50 (5): 715–740. DOI : 10.1590 / 0037-8682-0230-2017 . ISSN 1678-9849 . PMID 28746570 .
- ^ a b c d e f g h i j k l m n Рестрепо, Анджела М .; Тобон Ороско, Анджела Мария; Gómez, Beatriz L .; Бенард, Гил (2015), Хоспентал, Дуэйн Р.; Ринальди, Майкл Г. (ред.), «Паракокцидиоидомикоз», « Диагностика и лечение грибковых инфекций» , «Инфекционное заболевание», Springer International Publishing, стр. 225–236, DOI : 10.1007 / 978-3-319-13090-3_19 , ISBN 9783319130903
- ^ a b c d e f g h Маркес, Южная Каролина (ноябрь – декабрь 2012 г.). «Паракокцидиоидомикоз». Клиники дерматологии . 30 (6): 610–5. DOI : 10.1016 / j.clindermatol.2012.01.006 . PMID 23068148 .
- ^ Ф. Франко, Марчелло; Дель Негро, Гильдо; Ляказ, Карлуш да Силва; Рестрепо-Морено, Анджела (1994). Паракокцидиоидомикоз . Бока-Ратон: CRC Press. ISBN 9780849348686. OCLC 28421361 .
- ^ a b Феррейра, Марсело Симау (01.12.2009). «Паракокцидиоидомикоз». Педиатрические респираторные обзоры . 10 (4): 161–165. DOI : 10.1016 / j.prrv.2009.08.001 . ISSN 1526-0542 . PMID 19879504 .
- ^ РЕСТРЕПО, АНЖЕЛА; ТОБОН, АНЖЕЛА МАРИЯ (2010), «Paracoccidioides brasiliensis», Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета , Elsevier, стр. 3357–3363, doi : 10.1016 / b978-0-443-06839-3.00268-x , ISBN 9780443068393
- ^ Фелипе, Мария СС; Багаглы, Эдуардо; Нино-Вега, Густаво; Теодоро, Ракель С .; Тейшейра, Маркус М. (30 октября 2014 г.). "Видовой комплекс Paracoccidioides: экология, филогения, половое размножение и вирулентность" . PLOS Патогены . 10 (10): e1004397. DOI : 10.1371 / journal.ppat.1004397 . ISSN 1553-7374 . PMC 4214758 . PMID 25357210 .
- ^ a b c d e f g h i Мартинес, Роберто (сентябрь 2015 г.). «Эпидемиология паракокцидиоидомикоза» . Revista do Instituto de Medicina Tropical de São Paulo . 57 (приложение 19): 11–20. DOI : 10.1590 / S0036-46652015000700004 . ISSN 0036-4665 . PMC 4711199 . PMID 26465364 .
- ^ Каспер, Деннис Л .; Fauci, Anthony S .; Хаузер, Стивен Л .; Лонго, Дэн Л .; Ларри Джеймсон, Дж .; Лоскальцо, Джозеф (2018-02-06). «Поверхностные микозы и менее распространенные системные микозы». Принципы внутренней медицины Харрисона . Джеймсон, Дж. Ларри, Каспер, Деннис Л., Фаучи, Энтони С., 1940-, Хаузер, Стивен Л., Лонго, Дэн Л. (Дэн Луи), 1949-, Лоскальцо, Джозеф (Двадцатое изд. ). Нью-Йорк. ISBN 9781259644047. OCLC 990065894 .
- ^ Severo LC, Roesch EW, Oliveira EA, Rocha MM, Londero AT (июнь 1998 г.), «Паракокцидиоидомикоз у женщин» , Rev Iberoam Micol , 15 (2): 88–9, PMID 17655417 .
- ^ да Мота Менезеш, Вальфредо; Соарес, Бернардо Г.О.; Фонтес, Кор Хесус Фернандес (19 апреля 2006 г.). Кокрановская группа по инфекционным заболеваниям (ред.). «Препараты для лечения паракокцидиоидомикоза» . Кокрановская база данных систематических обзоров (2): CD004967. DOI : 10.1002 / 14651858.CD004967.pub2 . PMC 6532700 . PMID 16625617 .
- ^ Рестрепо, Анджела; Тобон, Анджела М .; Агудело, Carlos A. (2008), "паракокцидомикоз", диагностика и лечение микозов человека ., Инфекционных заболеваний, Humana Press, стр 331-342, DOI : 10.1007 / 978-1-59745-325-7_18 , ISBN 9781588298225
- ^ Lutz A (1908), "Ума mycose pseudococcidioidica localizada нет Boca электронной observada нет Brasil Contribuicao ао conhecimento дас hypoblastomycoses Americanas..", Imprensa Médica (на португальском языке), Рио - де - Жанейро, 16 : 151-163
- ^ Splendore А (1912), "Zimonematosi кон localizzazione Нелла cavita делла Bocca osservata нель Brasile", Бюллетень де ла Сосьете де Pathologie Exotique (на французском языке), Париж, 5 : 313-319
- ^ Де Альмейда FP (1928), "Lesoes cutaneas да blastomicose ан cabaios experimentalmente infeetados", Anais да Faculdade де Medicina де Universidade Сан - Паулу (на португальском языке), 3 : 59-64
- ↑ de Almeida FP, da Silva Lacaz C (1942), "Micoses broco-pulmonares", Comp. Melhoramentos (на португальском), Сан-Паулу: 98 страниц
Внешние ссылки [ править ]
| Классификация | D
|
|---|---|
| Внешние ресурсы |
|