| Бета-лактамаза | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
 Структура бета-лактамазы Streptomyces albus | |||||||||||
| Идентификаторы | |||||||||||
| Символ | β-лактамазный домен | ||||||||||
| Pfam | PF00144 | ||||||||||
| Клан пфам | CL0013 | ||||||||||
| ИнтерПро | IPR001466 | ||||||||||
| PROSITE | PS00146 | ||||||||||
| SCOP2 | 56601 / Scope / SUPFAM | ||||||||||
| |||||||||||
| β-лактамаза | |||||||||
|---|---|---|---|---|---|---|---|---|---|
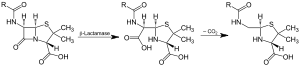 Действие β-лактамазы и декарбоксилирование интермедиата | |||||||||
| Идентификаторы | |||||||||
| Номер ЕС | 3.5.2.6 | ||||||||
| Количество CAS | 9073-60-3 | ||||||||
| Базы данных | |||||||||
| IntEnz | Просмотр IntEnz | ||||||||
| BRENDA | BRENDA запись | ||||||||
| ExPASy | Просмотр NiceZyme | ||||||||
| КЕГГ | Запись в KEGG | ||||||||
| MetaCyc | метаболический путь | ||||||||
| ПРИАМ | профиль | ||||||||
| Структуры PDB | RCSB PDB PDBe PDBsum | ||||||||
| Генная онтология | Amigo / QuickGO | ||||||||
| |||||||||
Бета-лактамазы - это ферменты ( EC 3.5.2.6 ), продуцируемые бактериями, которые обеспечивают множественную устойчивость к β-лактамным антибиотикам, таким как пенициллины , цефалоспорины , цефамицины и карбапенемы ( эртапенем ), хотя карбапенемы относительно устойчивы к бета-лактамазе. Бета-лактамаза обеспечивает устойчивость к антибиотикам, разрушая структуру антибиотиков . Все эти антибиотики имеют общий элемент в их молекулярной структуре: четырехатомное кольцо, известное как β-лактам . Через гидролизфермент лактамаза разрывает β-лактамное кольцо, деактивируя антибактериальные свойства молекулы.
Бета-лактамные антибиотики обычно используются для лечения широкого спектра грамположительных и грамотрицательных бактерий.
Бета-лактамазы, продуцируемые грамотрицательными организмами, обычно секретируются, особенно когда в окружающей среде присутствуют антибиотики. [1]
Структура [ править ]
Структура β-лактамазы Streptomyces представлена 1BSG .
Пенициллиназа [ править ]
Пенициллиназу представляет собой тип специфики беты-лактамазы, показывающий специфичность в отношении пенициллинов , снова гидролиза в β-лактамное кольцо. Молекулярные массы различных пенициллиназ имеют тенденцию к кластеризации около 50 килодальтон.
Пенициллиназа была первой идентифицированной β-лактамазой. Впервые он был выделен Абрахамом и Чейном в 1940 году из грамотрицательной кишечной палочки еще до того, как пенициллин стал применяться в клинической практике [2], но продукция пенициллиназы быстро распространилась на бактерии, которые раньше не производили ее или производили ее лишь изредка. Были разработаны устойчивые к пенициллиназе бета-лактамы, такие как метициллин , но в настоящее время широко распространена устойчивость даже к ним.
Устойчивость грамотрицательных бактерий [ править ]
Среди грамотрицательных бактерий серьезную озабоченность вызывает появление устойчивости к цефалоспоринам расширенного спектра. Первоначально он появился у ограниченного числа видов бактерий ( E. cloacae , C. freundii , S. marcescens и P. aeruginosa ), которые могли мутировать с гиперпродукцией β-лактамазы хромосомного класса C. Несколько лет спустя резистентность появилась у видов бактерий, не продуцирующих ферменты AmpC в естественных условиях ( K. pneumoniae , Salmonella spp., P. mirabilis ) из-за продукции ESBL TEM- или SHV-типа (бета-лактамаз расширенного спектра). Как правило, такая устойчивость включает оксиимино- (например, цефтизоксим ,цефотаксим , цефтриаксон и цефтазидим , а также оксимино-монобактам азтреонам ), но не 7-альфа- метоксицефалоспорины ( цефамицины ; другими словами, цефокситин и цефотетан ); блокируется ингибиторами, такими как клавуланат , сульбактам или тазобактам, и не включает карбапенемы и темоциллин . Хромосомно-опосредованные β-лактамазы AmpC представляют собой новую угрозу, поскольку они придают устойчивость к 7-альфа-метокси-цефалоспоринам ( цефамицинам ), таким как цефокситин или цефотетан.но не подвержены действию коммерчески доступных ингибиторов β-лактамаз и могут в штаммах с потерей поринов внешней мембраны обеспечивать устойчивость к карбапенемам. [3]
Бета-лактамаза расширенного спектра (БЛРС) [ править ]
Члены этого семейства обычно экспрессируют β-лактамазы (например, ТЕМ-3, ТЕМ-4 и SHV-1), которые придают устойчивость к цефалоспоринам расширенного спектра (расширенного спектра). В середине 1980-х годов эта новая группа ферментов, β-лактамазы расширенного спектра (БЛРС), была обнаружена (впервые обнаружена в 1979 году). [4] Распространенность бактерий, продуцирующих БЛРС, в больницах неотложной помощи постепенно увеличивается. [5] БЛРС представляют собой бета-лактамазы, которые гидролизуют цефалоспорины расширенного спектра с оксиимино-боковой цепью. Эти цефалоспорины включают цефотаксим , цефтриаксон и цефтазидим , а также оксимино-монобактам азтреонам . Таким образом, БЛРС придают множественное сопротивление.к этим антибиотикам и родственным оксиимино-бета-лактамам. В типичных обстоятельствах они происходят из генов TEM-1, TEM-2 или SHV-1 путем мутаций, которые изменяют конфигурацию аминокислот вокруг активного сайта этих β-лактамаз. Более широкий набор β-лактамных антибиотиков подвержен гидролизу этими ферментами. Недавно было описано все большее количество ESBL, не принадлежащих к линии TEM или SHV. [6] ESBL часто кодируются плазмидами. Плазмиды, ответственные за продукцию ESBL, часто несут гены, кодирующие устойчивость к другим классам лекарств (например, аминогликозидам). Следовательно, варианты антибиотиков при лечении организмов, продуцирующих БЛРС, крайне ограничены. Карбапенемыявляются препаратом выбора при серьезных инфекциях, вызванных бактериями, продуцирующими БЛРС, однако недавно появились сообщения об изолятах, устойчивых к карбапенемам (в первую очередь, устойчивых к эртапенему ). Организмы, продуцирующие БЛРС, могут оказаться чувствительными к некоторым цефалоспоринам расширенного спектра действия . Однако лечение такими антибиотиками было связано с высокой частотой неудач. [ необходима цитата ]
Типы [ править ]
Бета-лактамазы ТЕА (класс А) [ править ]
ТЕМ-1 является наиболее часто встречающейся бета-лактамазой у грамотрицательных бактерий. До 90% устойчивости E. coli к ампициллину происходит из-за продукции ТЕМ-1. [7] Также ответственны за резистентность к ампициллину и пенициллину, которая наблюдается у H.influenzae и N. gonorrhoeae во все большем количестве. Хотя бета-лактамазы ТЕМ-типа чаще всего обнаруживаются у E. coli и K. pneumoniae , они также все чаще обнаруживаются у других видов грамотрицательных бактерий. Аминокислотные замены, ответственные за бета-лактамазу расширенного спектра действия (БЛРС)фенотип кластера вокруг активного сайта фермента и изменяет его конфигурацию, открывая доступ к субстратам оксиимино-бета-лактама. Открытие активного сайта для бета-лактамных субстратов также обычно увеличивает чувствительность фермента к ингибиторам бета-лактамаз, таким как клавулановая кислота. Единичные аминокислотные замены в положениях 104, 164, 238 и 240 вызывают фенотип БЛРС, но БЛРС с самым широким спектром обычно имеют более одной аминокислотной замены. На основании различных комбинаций изменений в настоящее время описано 140 ферментов типа ТЕМ. ТЕМ-10, ТЕМ-12 и ТЕМ-26 являются одними из самых распространенных в США. [8] [9] [10] Термин ТЕА происходит от имени афинского пациента (Темониера), у которого в 1963 году был извлечен изолят.[11]
Бета-лактамазы SHV (класс A) [ править ]
SHV-1 делит 68 процентов своих аминокислот с ТЕМ-1 и имеет аналогичную общую структуру. Бета-лактамаза SHV-1 чаще всего обнаруживается у K. pneumoniae и отвечает за до 20% опосредованной плазмидой резистентности к ампициллину у этого вида. ESBL в этом семействе также имеют аминокислотные изменения вокруг активного сайта, чаще всего в положениях 238, 238 и 240. Известно более 60 разновидностей SHV. ШВ-5 и ШВ-12 - одни из самых распространенных. [8]
Бета-лактамазы CTX-M (класс A) [ править ]
Эти ферменты были названы из-за их большей активности против цефотаксима, чем другие субстраты оксиимино-бета-лактама (например, цефтазидим , цефтриаксон или цефепим ). Вместо того, чтобы возникать в результате мутации, они представляют собой примеры приобретения плазмид генов бета-лактамаз, обычно обнаруживаемых на хромосоме видов Kluyvera , группы редко патогенных комменсальных организмов. Эти ферменты не очень тесно связаны с бета-лактамазами TEM или SHV в том смысле, что они показывают только приблизительно 40% идентичности с этими двумя обычно изолированными бета-лактамазами. В настоящее время известно более 80 ферментов CTX-M. Несмотря на свое название, некоторые из них более активны при приеме цефтазидима, чем цефотаксим.. В основном они были обнаружены в штаммах серовара Typhimurium Salmonella enterica и E. coli , но также были описаны у других видов Enterobacteriaceae и являются преобладающим типом ESBL в некоторых частях Южной Америки. (Они также встречаются в Восточной Европе) CTX-M-14, CTX-M-3 и CTX-M-2 являются наиболее распространенными. CTX-M-15 в настоящее время (2006 г.) является наиболее распространенным типом кишечной палочки в Великобритании и широко распространен среди населения. [12] Недавно было обнаружено, что бета-лактамаза CTX-M-15 вместе с IS Ecp1 транспонировалась на хромосому Klebsiella pneumoniae ATCC BAA-2146. [13]
Бета-лактамазы OXA (класс D) [ править ]
Бета-лактамазы OXA долгое время считались менее распространенной, но также опосредованной плазмидами разновидностью бета-лактамаз, которая могла гидролизовать оксациллин и родственные антистафилококковые пенициллины. Эти бета-лактамазы отличаются от ферментов ТЕМ и SHV тем, что они принадлежат к молекулярному классу D и функциональной группе 2d. Бета-лактамазы типа OXA придают устойчивость к ампициллину и цефалотину и характеризуются высокой гидролитической активностью в отношении оксациллина и клоксациллина, а также тем фактом, что они плохо ингибируются клавулановой кислотой . Аминокислотные замены в ферментах OXA также могут давать фенотип БЛРС. Хотя большинство БЛРС было обнаружено в кишечной палочке ,K. pneumoniae и другие Enterobacteriaceae , БЛРС типа OXA были обнаружены в основном у P. aeruginosa . БЛРС OXA-типа были обнаружены в основном у Pseudomonas aeruginosa.изоляты из Турции и Франции. Семейство бета-лактамаз OXA было первоначально создано как фенотипическая, а не генотипическая группа для нескольких бета-лактамаз, которые имели специфический профиль гидролиза. Следовательно, гомология последовательностей среди некоторых членов этого семейства составляет всего 20%. Однако недавние дополнения к этому семейству показывают некоторую степень гомологии с одним или несколькими существующими членами семейства бета-лактамаз OXA. Некоторые придают устойчивость преимущественно к цефтазидиму, но OXA-17 придает большую устойчивость к цефотаксиму и цефепиму, чем к цефтазидиму.
Другое [ править ]
Другие опосредованные плазмидой ESBL, такие как PER, VEB, GES и бета-лактамазы IBC, описаны, но встречаются редко и обнаруживаются в основном у P. aeruginosa и в ограниченном количестве географических участков. PER-1 в изолятах в Турции, Франции и Италии; ВЭБ-1 и ВЭБ-2 у штаммов из Юго-Восточной Азии; и GES-1, GES-2 и IBC-2 в изолятах из Южной Африки, Франции и Греции. PER-1 также распространен среди видов acinetobacter с множественной устойчивостью в Корее и Турции. Некоторые из этих ферментов также обнаружены в Enterobacteriaceae, тогда как другие необычные ESBL (такие как BES-1, IBC-1, SFO-1 и TLA-1) были обнаружены только у Enterobacteriaceae.
Лечение [ править ]
В то время как организмы, продуцирующие БЛРС, ранее были связаны с больницами и учреждениями, в настоящее время эти организмы все чаще встречаются в обществе. CTX-M-15-позитивные E. coli являются причиной внебольничных инфекций мочевыводящих путей в Великобритании [12] и, как правило, устойчивы ко всем пероральным β-лактамным антибиотикам, а также к хинолонам и сульфаниламидам . Варианты лечения могут включать нитрофурантоин , фосфомицин , мециллинам и хлорамфеникол . В отчаянии можно также использовать инъекции эртапенема или гентамицина один раз в день .
Устойчивые к ингибиторам β-лактамазы [ править ]
Хотя резистентные к ингибиторам β-лактамазы не являются БЛРС, их часто обсуждают с БЛРС, поскольку они также являются производными классических ферментов типа ТЕМ или SHV. Эти ферменты сначала получили обозначение IRT для резистентной к ингибитору ТЕМ β-лактамазы; однако впоследствии все они были переименованы в числовые обозначения ТЕА. Существует по крайней мере 19 различных устойчивых к ингибиторам β-лактамаз ТЕА. Устойчивые к ингибиторам β-лактамазы ТЕА были обнаружены в основном в клинических изолятах E. coli , а также в некоторых штаммах K. pneumoniae , Klebsiella oxytoca , P. mirabilis и Citrobacter freundii . Хотя устойчивые к ингибиторам варианты ТЕА устойчивы к ингибированию клавулановой кислотойи сульбактам , показывая тем самым клиническую резистентность к комбинации ингибитора бета-лактам-лактамазы из амоксициллин - клавуланат ( ко-амоксиклав ), тикарциллин - клавуланата ( ко-ticarclav ) и ампициллин / сульбактам , они обычно остаются чувствительными к ингибированию тазобактама и впоследствии комбинация пиперациллина / тазобактама , [ ссылка ]хотя сопротивление было описано. Это уже не в первую очередь европейская эпидемиология, она часто встречается в северных частях Америки и должна быть проверена на наличие сложных ИМП. [9]
Β-лактамазы AmpC-типа (класс C) [ править ]
Β-лактамазы типа AmpC обычно выделяют из устойчивых к цефалоспоринам грамотрицательных бактерий с расширенным спектром действия. Β-лактамазы AmpC (также называемые классом C или группой 1) обычно кодируются на хромосоме многих грамотрицательных бактерий, включая виды Citrobacter , Serratia и Enterobacter, экспрессия которых обычно индуцируется ; он также может возникать на Escherichia coli, но обычно не индуцируется, хотя может быть гиперэкспрессирован. Β-лактамазы типа AmpC также могут переноситься на плазмидах. [3]Β-лактамазы AmpC, в отличие от ESBL, гидролизуют цефалоспорины широкого и расширенного спектра (цефамицины, а также до оксиимино-β-лактамов), но не ингибируются ингибиторами β-лактамаз, такими как клавулановая кислота . Организмы β-лактамазы AmpC-типа часто клинически сгруппированы по аббревиатуре «SPACE»: Serratia , Pseudomonas или Proteus , Acinetobacter , Citrobacter и Enterobacter .
Карбапенемазы [ править ]
Как известно, карбапенемы устойчивы к β-лактамазам AmpC и β-лактамазам расширенного спектра действия. Карбапенемазы представляют собой разнообразную группу β-лактамаз, которые активны не только против оксиимино-цефалоспоринов и цефамицинов, но также и против карбапенемов. Азтреонам устойчив к металло-β-лактамазам, но многие продуценты IMP и VIM устойчивы из-за других механизмов. Ранее считалось, что карбапенемазы происходят только из классов A, B и D, но была описана карбапенемаза класса C.
Карбапенемазы типа IMP (металло-β-лактамазы) (класс B) [ править ]
Плазмидопосредованные карбапенемазы IMP-типа (IMP означает активный на имипенеме), 19 разновидностей которых в настоящее время известны, были установлены в Японии в 1990-х годах как у кишечных грамотрицательных организмов, так и у видов Pseudomonas и Acinetobacter . Ферменты IMP медленно распространились в другие страны Дальнего Востока, были зарегистрированы из Европы в 1997 году и были обнаружены в Канаде и Бразилии.
VIM (Веронская интегрон-кодируемая металло-β-лактамаза) (класс B) [ править ]
Второе растущее семейство карбапенемаз, семейство VIM, было зарегистрировано в Италии в 1999 году и теперь включает 10 членов, которые имеют широкое географическое распространение в Европе, Южной Америке и на Дальнем Востоке и были обнаружены в Соединенных Штатах. VIM-1 был обнаружен у P. aeruginosa в Италии в 1996 г .; с тех пор ВИМ-2 - теперь преобладающий вариант - неоднократно обнаруживался в Европе и на Дальнем Востоке; VIM-3 и -4 - второстепенные варианты VIM-2 и -1 соответственно. Ферменты VIM встречаются в основном у P. aeruginosa , также у P. putida и, в меньшей степени, у Enterobacteriaceae. [14]
Разнообразие аминокислотных последовательностей составляет до 10% в семействе VIM, 15% в семействе IMP и 70% между VIM и IMP. Тем не менее ферменты обоих семейств схожи. Оба они связаны с интегроном, иногда внутри плазмид. Оба гидролизуют все β-лактамы, кроме монобактамов, и уклоняются от всех ингибиторов β-лактама. Ферменты VIM являются одними из наиболее широко распространенных MBL, о которых сообщается> 40 вариантов VIM. Биохимические и биофизические исследования показали, что варианты VIM имеют лишь небольшие вариации кинетических параметров, но существенные различия в их термической стабильности и профилях ингибирования. [15]
ОКСА (оксациллиназа) группа β-лактамаз (класс D) [ править ]
Группа β-лактамаз OXA встречается в основном у видов Acinetobacter и делится на два кластера. OXA-карбапенемазы очень медленно гидролизуют карбапенемы in vitro , и высокие МИК, наблюдаемые для некоторых хозяев Acinetobacter (> 64 мг / л), могут отражать вторичные механизмы. Иногда они усиливаются в клинических изолятах за счет дополнительных механизмов резистентности, таких как непроницаемость или отток. OXA-карбапенемазы также имеют тенденцию иметь пониженную гидролитическую эффективность по отношению к пенициллинам и цефалоспоринам. [16]
KPC ( карбапенемаза K. pneumoniae ) (класс A) [ править ]
Некоторые ферменты класса A, наиболее известные из которых являются ферментами KPC, опосредованными плазмидами, также являются эффективными карбапенемазами. Известно десять вариантов, от KPC-2 до KPC-11, и они отличаются одной или двумя аминокислотными заменами (KPC-1 был повторно секвенирован в 2008 году и оказался на 100% гомологичным опубликованным последовательностям KPC-2). KPC-1 был обнаружен в Северной Каролине, KPC-2 в Балтиморе и KPC-3 в Нью-Йорке. Они имеют только 45% гомологии с ферментами SME и NMC / IMI и, в отличие от них, могут кодироваться самотрансмиссивными плазмидами.
По состоянию на февраль 2009 [Обновить]года карбапенемаза Klebsiella pneumoniae ( KPC ) класса A во всем мире была наиболее распространенной карбапенемазой и была впервые обнаружена в 1996 году в Северной Каролине , США. [17] В публикации 2010 г. указано, что KPC, продуцирующие Enterobacteriaceae, становятся обычным явлением в Соединенных Штатах. [18]
CMY (класс C) [ править ]
Карбапенемаза первого класса С была описана в 2006 году и была выделена из вирулентного штамма Enterobacter aerogenes . [19] Он находится на плазмиде pYMG-1 и поэтому передается другим бактериальным штаммам. [20]
SME (ферменты Serratia marcescens), IMI (β-лактамаза, гидролизующая IMIpenem), NMC и CcrA [ править ]
В общем, они не имеют большого клинического значения.
CcrA (CfiA). Его ген встречается ок. 1–3% изолятов B. fragilis , но меньше продуцируют фермент, поскольку экспрессия требует соответствующей миграции инсерционной последовательности. CcrA был известен до того, как был введен имипенем, и производители не показали его дальнейшего увеличения.
NDM-1 (металло-β-лактамаза Нью-Дели) (класс B) [ править ]
Первоначально описанный в Нью-Дели в 2009 году, этот ген в настоящее время широко распространен у Escherichia coli и Klebsiella pneumoniae из Индии и Пакистана. По состоянию на середину 2010 года бактерии, несущие NDM-1, были завезены в другие страны (включая США и Великобританию), скорее всего, из-за большого количества туристов, путешествующих по миру, которые, возможно, подхватили штамм из окружающей среды. поскольку штаммы, содержащие ген NDM-1, были обнаружены в образцах окружающей среды в Индии. [21] У NDM есть несколько вариантов, которые имеют разные свойства. [15]
Лечение ESBL / AmpC / карбапенемаз [ править ]
Общий обзор [ править ]
Как правило, предполагается, что изолят является продуцентом БЛРС, если он демонстрирует in vitro чувствительность к цефалоспоринам второго поколения ( цефокситин , цефотетан ), но устойчивость к цефалоспоринам третьего поколения и азтреонаму . Более того, следует подозревать эти штаммы, если лечение грамотрицательными инфекциями этими агентами не дает результатов, несмотря на сообщенную чувствительность in vitro . После обнаружения штамма, продуцирующего БЛРС, лаборатория должна сообщить о нем как о «устойчивом» ко всем пенициллинам, цефалоспоринам и азтреонаму, даже если он проверен (in vitro) как чувствительный. [ необходима цитата ] Сопутствующее сопротивлениеаминогликозиды и триметоприм - сульфаметоксазол , а также высокая частота сосуществования резистентности к фторхинолонам создают проблемы. Ингибиторы бета-лактамаз, такие как клавуланат , сульбактам и тазобактам in vitro, ингибируют большинство БЛРС, но нельзя постоянно полагаться на клиническую эффективность комбинаций ингибиторов бета-лактам / бета-лактамаз для лечения. Цефамицины ( цефокситин и цефотетан) не гидролизуются большинством БЛРС, но гидролизуются связанной β-лактамазой AmpC-типа. Кроме того, комбинации ингибиторов β-лактам / β-лактамаз могут быть неэффективными против организмов, продуцирующих β-лактамазу AmpC-типа. Иногда эти штаммы снижают экспрессию белков внешней мембраны, делая их устойчивыми к цефамицинам. Исследования in vivo дали неоднозначные результаты в отношении K. pneumoniae, продуцирующей БЛРС . ( Цефепим , цефалоспорин четвертого поколения, продемонстрировал стабильность in vitro в присутствии многих штаммов БЛРС / AmpC.) В настоящее время карбапенемыв целом считаются предпочтительным средством для лечения инфекций, вызванных организмами, продуцирующими БЛРС. Карбапенемы устойчивы к опосредованному БЛРС гидролизу и проявляют превосходную активность in vitro против штаммов энтеробактерий, экспрессирующих БЛРС. [ необходима цитата ]
По генам [ править ]
ESBL [ править ]
Штаммы, продуцирующие только БЛРС, чувствительны к цефамицинам и карбапенемам in vitro и практически не проявляют инокулятивного эффекта с этими агентами.
Для организмов, продуцирующих БЛРС TEM и SHV типа, очевидная чувствительность in vitro к цефепиму и пиперациллину / тазобактаму является обычным явлением, но оба препарата проявляют эффект инокулята с пониженной чувствительностью по мере увеличения размера инокулята с 10 5 до 10 7 организмов.
Штаммы с некоторыми CTX-M - типа и окса - типа ESBLs устойчивы к цефепима по тестированию, несмотря на использование стандартного посевного материала .
Устойчивые к ингибиторам β-лактамазы [ править ]
Хотя ингибиторы устойчивые варианты TEM устойчивы к ингибированию клавулановой кислоты и сульбактам , показывая тем самым клиническую резистентность к бета-лактамным-бета комбинации ингибитора лактамазы из амоксициллина - клавуланата ( Co-амоксиклава ), тикарциллин - клавуланат и ампициллин / сульбактам , они остаются чувствительными к ингибированию тазобактамом и, следовательно, комбинацией пиперациллин / тазобактам .
AmpC [ править ]
Штаммы, продуцирующие AmpC, обычно устойчивы к оксиимино-бета-лактамам и цефамицинам и чувствительны к карбапенемам ; однако пониженная экспрессия порина может также сделать такой штамм устойчивым к карбапенему.
Карбапенемазы [ править ]
Штаммы с карбапенемазами IMP-, VIM- и OXA- типа обычно остаются чувствительными. Устойчивость к небета-лактамным антибиотикам является обычным явлением для штаммов, производящих любой из этих ферментов, поэтому альтернативные варианты небета-лактамной терапии необходимо определять путем прямого тестирования чувствительности. Особенно высока устойчивость к фторхинолонам и аминогликозидам .
По видам [ править ]
Escherichia coli или клебсиелла [ править ]
При инфекциях, вызванных бактериями Escherichia coli или Klebsiella , продуцирующими БЛРС , лечение имипенемом или меропенемом было связано с лучшими результатами с точки зрения выживаемости и бактериологического клиренса. Цефепим и пиперациллин / тазобактам оказались менее успешными. Цефтриаксон , цефотаксим и цефтазидим оказывались неэффективными даже чаще, несмотря на чувствительность организма к антибиотику in vitro . В нескольких отчетах документально подтверждена неэффективность терапии цефамицином в результате резистентности из-за потери порина. Некоторые пациенты ответили нааминогликозидная или хинолоновая терапия, но в недавнем сравнении ципрофлоксацина и имипенема при бактериемии с участием K. pneumoniae , продуцирующей БЛРС , имипенем давал лучший результат
Синегнойная палочка [ править ]
Было проведено несколько клинических исследований для определения оптимальной терапии инфекций, вызванных штаммами Pseudomonas aeruginosa, продуцирующими ESBL .
Использовать как лекарство [ править ]
В 1957 году, на фоне опасений по поводу аллергических реакций на пенициллин-содержащие антибиотики, бета-лактамаза была продана в качестве антидота под торговой маркой нейтрапен. [22] Было высказано предположение, что расщепление пенициллина ферментом лечит аллергическую реакцию. [23] Хотя он не был полезен при остром анафилактическом шоке, он показал положительные результаты в случаях крапивницы и боли в суставах, предположительно вызванной аллергией на пенициллин. [24] [25] Его использование было предложено в педиатрических случаях, когда аллергия на пенициллин была обнаружена при введении вакцины против полиомиелита, в которой пенициллин использовался в качестве консерванта. [26] Однако у некоторых пациентов развилась аллергия на нейтрапен. [27] [28]Больницы Олбани удалить его из его фармакологическом в 1960 году, всего через два года после того, как добавить его, ссылаясь на отсутствие использования. [29] Некоторые исследователи продолжали использовать его в экспериментах по изучению устойчивости к пенициллину вплоть до 1972 года. [30] Он был добровольно изъят с американского рынка компанией 3M Pharmaceuticals в 1997 году. [31]
Обнаружение [ править ]
Ферментативная активность бета-лактамазы может быть обнаружена с помощью нитроцефина , хромогенного субстрата цефалоспорина, который меняет цвет с желтого на красный при гидролизе, опосредованном бета-лактамазой. [32]
Эволюция [ править ]
Бета-лактамазы - это древние бактериальные ферменты. Бета-лактамазы класса B (металло-бета-лактамазы) делятся на три подкласса: B1, B2 и B3. Предполагается, что подклассы B1 и B2 возникли около миллиарда лет назад, а подкласс B3s возник до расхождения грамположительных и грамотрицательных эубактерий около двух миллиардов лет назад. [33] PNGM-1 (металло-β-лактамаза-1 Папуа-Новой Гвинеи) обладает активностью как металло-β-лактамазы (MBL), так и тРНКазы Z, что позволяет предположить, что PNGM-1 произошел от тРНКазы Z, и что активность B3 MBL у PNGM-1 является беспорядочной активностью, и считается, что MBL подкласса B3 развились благодаря активности PNGM-1. [34]
Остальные три группы представляют собой сериновые ферменты, которые мало гомологичны друг другу. Структурные исследования показали, что группы A и D являются сестринскими таксонами, а группа C разошлась раньше, чем A и D. [35] Эти сериновые ферменты, такие как бета-лактамазы группы B, имеют древнее происхождение и, согласно теории, их эволюция составила около двух миллиардов. много лет назад. [36]
В частности, предполагается, что группа OXA (в классе D) развивалась на хромосомах и перемещалась в плазмиды как минимум в двух разных случаях. [37]
Этимология [ править ]
«Β» ( бета ) относится к положению азота на втором атоме углерода в кольце. Лактам представляет собой смесь лактона (от латинского lactis , молоко , поскольку молочная кислота была выделена из кислого молока) и амида . Суффикс -аза , обозначающий фермент, происходит от диастазы (от греческого diastasis , «разделение»), первого фермента, открытого в 1833 году Пайеном и Персозом. [38]
См. Также [ править ]
- E. coli, продуцирующая БЛРС
- Нитроцефин
- ингибитор β-лактамазы
Ссылки [ править ]
- ↑ Neu HC (июнь 1969). «Влияние расположения бета-лактамазы в Escherichia coli на синергию пенициллина» . Прикладная микробиология . 17 (6): 783–6. DOI : 10,1128 / AEM.17.6.783-786.1969 . PMC 377810 . PMID 4894721 .
- Перейти ↑ Abraham EP, Chain E (1940). «Фермент из бактерий, способный разрушить пенициллин». Природа . 46 (3713): 837. Bibcode : 1940Natur.146..837A . DOI : 10.1038 / 146837a0 . S2CID 4070796 .
- ^ a b Филиппон А., Арлет Дж., Джейкоби Г.А. (январь 2002 г.). «Плазмидно-определяемые бета-лактамазы AmpC-типа» . Противомикробные препараты и химиотерапия . 46 (1): 1–11. DOI : 10,1128 / AAC.46.1.1-11.2002 . PMC 126993 . PMID 11751104 .
- ^ Сандерс CC, Сандерс WE (июнь 1979 г.). «Возникновение устойчивости к цефамандолу: возможная роль цефокситин-индуцируемых бета-лактамаз» . Противомикробные препараты и химиотерапия . 15 (6): 792–7. DOI : 10.1128 / AAC.15.6.792 . PMC 352760 . PMID 314270 .
- ^ Spadafino JT, Коэн В, Лю Дж, Ларсон Е (2014). «Временные тенденции и факторы риска для Escherichia coli, продуцирующей бета-лактамазы расширенного спектра действия, у взрослых с катетер-ассоциированными инфекциями мочевыводящих путей» . Устойчивость к противомикробным препаратам и инфекционный контроль . 3 (1): 39. DOI : 10,1186 / s13756-014-0039-у . PMC 4306238 . PMID 25625011 .
- ^ Эмери CL, Weymouth LA (август 1997). «Обнаружение и клиническое значение бета-лактамаз расширенного спектра в медицинском центре третичного уровня» . Журнал клинической микробиологии . 35 (8): 2061–7. DOI : 10.1128 / JCM.35.8.2061-2067.1997 . PMC 229903 . PMID 9230382 .
- ^ Cooksey R, Свенсон J, Кларк Н, Гей Е, Thornsberry С (май 1990 г.). «Паттерны и механизмы устойчивости к бета-лактамам среди изолятов Escherichia coli из больниц в США» . Противомикробные препараты и химиотерапия . 34 (5): 739–45. DOI : 10.1128 / AAC.34.5.739 . PMC 171683 . PMID 2193616 .
- ^ a b Патерсон Д.Л., Худжер К.М., Худжер А.М., Йейзер Б., Бономо, доктор медицины, Райс Л.Б., Бономо Р.А. (ноябрь 2003 г.). «Бета-лактамазы расширенного спектра в изолятах кровотока Klebsiella pneumoniae из семи стран: преобладание и широкое распространение бета-лактамаз SHV- и CTX-M-типов» . Противомикробные препараты и химиотерапия . 47 (11): 3554–60. DOI : 10,1128 / AAC.47.11.3554-3560.2003 . PMC 253771 . PMID 14576117 .
- ^ a b Брэдфорд PA (октябрь 2001 г.). «Бета-лактамазы с расширенным спектром действия в 21 веке: характеристика, эпидемиология и обнаружение этой важной угрозы устойчивости» . Обзоры клинической микробиологии . 14 (4): 933–51, содержание. DOI : 10.1128 / CMR.14.4.933-951.2001 . PMC 89009 . PMID 11585791 .
- Перейти ↑ Jacoby GA, Munoz-Price LS (январь 2005 г.). «Новые бета-лактамазы». Медицинский журнал Новой Англии . 352 (4): 380–91. DOI : 10.1056 / NEJMra041359 . PMID 15673804 .
- ^ Руис, Жоаким (2018). «Этимология: ТЕМ» . Возникающие инфекционные заболевания . 24 (4): 709. DOI : 10,3201 / eid2404.et2404 .
- ^ a b Woodford N, Ward E, Kaufmann ME и др. «Молекулярная характеристика изолятов Escherichia coli, продуцирующих β-лактамазу расширенного спектра CTX-M-15 (ESBL) в Соединенном Королевстве» (PDF) . Агентство по охране здоровья. Архивировано из оригинального (PDF) 15 июня 2007 года . Проверено 19 ноября 2006 года .
- ^ Hudson CM, Бент ZW, Мигэр RJ, Williams КП (7 июня 2014). «Детерминанты устойчивости и мобильные генетические элементы штамма Klebsiella pneumoniae, кодирующего NDM-1» . PLOS ONE . 9 (6): e99209. Bibcode : 2014PLoSO ... 999209H . DOI : 10.1371 / journal.pone.0099209 . PMC 4048246 . PMID 24905728 .
- ^ Гейт DM, Mohamed ZK, Фарахат М.Г., Aboulkasem Шахин W, Mohamed HO (март 2019). «Колонизация кишечной микробиоты Enterobacteriaceae, продуцирующей карбапенемазы, в педиатрических отделениях интенсивной терапии в Каире, Египет». Арабский журнал гастроэнтерологии . 20 (1): 19–22. DOI : 10.1016 / j.ajg.2019.01.002 . PMID 30733176 .
- ^ a b Макена А., Дюзгюн А.О, Брем Дж., Макдонау М.А., Рыдзик А.М., Аббуд М.И. и др. (Декабрь 2015 г.). «Сравнение вариантов Verona Integron-Borne Metallo-β-Lactamase (VIM) выявляет различия в профилях стабильности и ингибирования» . Противомикробные препараты и химиотерапия . 60 (3): 1377–84. DOI : 10,1128 / AAC.01768-15 . PMC 4775916 . PMID 26666919 .
- ^ Сантиллана E, Beceiro A, G Боу, Romero A (март 2007). «Кристаллическая структура карбапенемазы OXA-24 раскрывает понимание механизма гидролиза карбапенема» (PDF) . Труды Национальной академии наук Соединенных Штатов Америки . 104 (13): 5354–9. Bibcode : 2007PNAS..104.5354S . DOI : 10.1073 / pnas.0607557104 . PMC 1838445 . PMID 17374723 .
- ^ Nordmann P, Cuzon G, Naas T (апрель 2009). «Реальная угроза бактерий, продуцирующих карбапенемазу Klebsiella pneumoniae». Ланцет. Инфекционные болезни . 9 (4): 228–36. DOI : 10.1016 / S1473-3099 (09) 70054-4 . PMID 19324295 .
- ^ Cuzon G, Naas T, Nordmann P (февраль 2010). «[Карбапенемазы KPC: что поставлено на карту в клинической микробиологии?]». Патология-Биология (на французском языке). 58 (1): 39–45. DOI : 10.1016 / j.patbio.2009.07.026 . PMID 19854586 .
- ^ Kim JY, Jung HI, An YJ, Lee JH, Kim SJ, Jeong SH и др. (Май 2006 г.). «Структурная основа расширенного спектра субстратов CMY-10, плазмиды, кодируемой бета-лактамазой класса C» . Молекулярная микробиология . 60 (4): 907–16. DOI : 10.1111 / j.1365-2958.2006.05146.x . PMID 16677302 . S2CID 44982704 .
- ^ Ли JH, Jung HI, Jung JH, Park JS, Ahn JB, Jeong SH и др. (2004). «Распространение переносимой бета-лактамазы AmpC-типа (CMY-10) в корейской больнице». Устойчивость к микробным препаратам . 10 (3): 224–30. DOI : 10.1089 / mdr.2004.10.224 . PMID 15383166 .
- ^ Walsh TR, Weeks J, Ливермор DM, Toleman MA (май 2011). «Распространение NDM-1-положительных бактерий в окружающей среде Нью-Дели и его последствия для здоровья человека: исследование точечной распространенности в окружающей среде». Ланцет. Инфекционные болезни . 11 (5): 355–62. DOI : 10.1016 / S1473-3099 (11) 70059-7 . PMID 21478057 .
- ^ «НОВЫЕ ПРЕПАРАТЫ БОРЬБЫ С ПЕНИЦИЛЛИНОМ; Эксперт по антибиотикам обнаружил, что нейтрапен эффективен при побочных эффектах инъекций. РОСТ АЛЛЕРГИИ ИЗУЧАЕТСЯ. Помощник США сообщает об усилении реакции на пенициллин и подобные вещества. Тяжелые реакции, несколько серьезных реакций (опубликовано в 1957 году)» . Нью-Йорк Таймс . 4 октября 1957 г. ISSN 0362-4331 . Проверено 24 декабря 2020 года .
- ^ Хайман, Альберт Л. (7 февраля 1959). «Анафилактический шок после терапии пенициллиназой» . Журнал Американской медицинской ассоциации . 169 (6): 593–4. DOI : 10.1001 / jama.1959.73000230003011a . ISSN 0002-9955 . PMID 13620512 .
- ^ Фридлендер, Сидней (апрель 1959). «Пенициллиназа в лечении аллергических реакций на пенициллин» . Журнал аллергии . 30 (2): 181–187. DOI : 10.1016 / 0021-8707 (59) 90087-5 . PMID 13630649 .
- ^ Педиатрия, Американская академия (1 октября 1958 г.). «Новая концепция лечения пенициллиновых реакций: использование пенициллиназы» . Педиатрия . 22 (4): 658. ISSN 0031-4005 .
- Перейти ↑ Zimmerman, Murray C. (9 августа 1958 г.). «Доказанная пенициллиназой аллергия на пенициллин в вакцине против полиомиелита» . Журнал Американской медицинской ассоциации . 167 (15): 1807–1809. DOI : 10,1001 / jama.1958.02990320001001 . ISSN 0002-9955 . PMID 13563181 .
- ^ Вайс, Роберт С .; Crepea, Сеймур Б. (июль 1959 г.). «Развитие чувствительности к пенициллиназе после ее использования в реакции на пенициллин» . Журнал аллергии . 30 (4): 337–341. DOI : 10.1016 / 0021-8707 (59) 90041-3 . PMID 13664435 .
- ^ Судебная власть, Комитет Сената Конгресса США (1961). Антимонопольный закон о фармацевтической промышленности: слушания в Подкомитете по антимонопольному законодательству и монополии Комитета по судебной власти Сената США Восемьдесят седьмого Конгресса, первая [вторая] сессия, в соответствии с S. Res. 52 on S. 1552, законопроект о внесении изменений и дополнений в антимонопольное законодательство в отношении производства и распространения лекарственных средств и для других целей . Типография правительства США.
- ^ Монополия, Комитет Сената Конгресса США по судебному подкомитету по антимонопольному законодательству и (1957). Администрируемые цены: продолжение] п.25. Регулируемые цены в фармацевтической промышленности (Антибиотики - Приложение A). 1961. С. 14201-15329 . Типография правительства США.
- ^ Линдстрём, Э. Бёрье; Нордстрем, Курт (февраль 1972 г.). «Автоматизированный метод определения пенициллинов, цефалоспоринов и пенициллиназ» . Противомикробные препараты и химиотерапия . 1 (2): 100–106. DOI : 10.1128 / aac.1.2.100 . ISSN 0066-4804 . PMC 444176 . PMID 4618452 .
- ^ "Федеральный регистр, том 62, выпуск 229 (пятница, 28 ноября 1997 г.)" . www.govinfo.gov . Проверено 24 декабря 2020 года .
- ^ О'Каллаган СН, Моррис А, Кирби С.М., Shingler АГ (апрель 1972 г.). «Новый метод обнаружения бета-лактамаз с использованием хромогенного цефалоспоринового субстрата» . Противомикробные препараты и химиотерапия . 1 (4): 283–8. DOI : 10.1128 / AAC.1.4.283 . PMC 444209 . PMID 4208895 .
- ^ Hall BG, Salipante SJ, Barlow M (июль 2004). «Независимое происхождение металло-бета-лактамаз подгруппы Bl + B2 и подгруппы B3». Журнал молекулярной эволюции . 59 (1): 133–41. DOI : 10.1007 / s00239-003-2572-9 . PMID 15383916 . S2CID 30833168 .
- ^ Lee JH, Takahashi M, Jeon JH, Kang LW, Seki M, Park KS и др. (2019). «β-лактамазы: молекулярное и эволюционное исследование» . Новые микробы и инфекции . 8 (1): 1688–1700. DOI : 10.1080 / 22221751.2019.1692638 . PMC 6882493 . PMID 31749408 .
- Перейти ↑ Hall BG, Barlow M (сентябрь 2003 г.). «Филогенез на основе структуры сериновых бета-лактамаз». Журнал молекулярной эволюции . 57 (3): 255–60. DOI : 10.1007 / s00239-003-2473-у . PMID 14629035 . S2CID 187389 .
- Перейти ↑ Hall BG, Barlow M (апрель 2004 г.). «Эволюция сериновых бета-лактамаз: прошлое, настоящее и будущее». Обновления устойчивости к лекарствам . 7 (2): 111–23. DOI : 10.1016 / j.drup.2004.02.003 . PMID 15158767 .
- ↑ Barlow M, Hall BG (сентябрь 2002 г.). «Филогенетический анализ показывает, что гены бета-лактамаз OXA находятся на плазмидах миллионы лет». Журнал молекулярной эволюции . 55 (3): 314–21. Bibcode : 2002JMolE..55..314B . DOI : 10.1007 / s00239-002-2328-у . PMID 12187384 . S2CID 8679468 .
- ^ «Этимология: β-лактамаза» . Возникающие инфекционные заболевания . 22 (9): 1689–1631. 2016 DOI : 10,3201 / eid2209.ET2209 .
Внешние ссылки [ править ]
- Онлайн-инструмент для генотипирования ESBL (EGT)
- Онлайн-аминокислотные последовательности для ферментов БЛРС
- бета-лактамазы в Национальной медицинской библиотеке США по медицинским предметным рубрикам (MeSH)