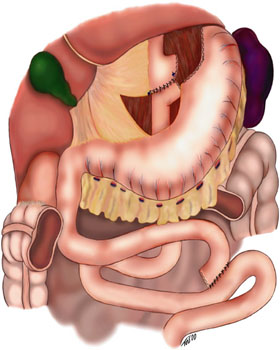
Шунтирование желудка
Операция обходного желудочного анастомоза относится к технике, при которой желудок разделяется на небольшой верхний мешок и гораздо больший нижний «остаточный» мешок, а затем тонкая кишка перестраивается, чтобы соединиться с обоими. Хирурги разработали несколько различных способов повторного соединения кишечника, что привело к нескольким различным процедурам обходного желудочного анастомоза (GBP). Любой ЖБП приводит к выраженному уменьшению функционального объема желудка, сопровождающемуся изменением физиологических и физических реакций на пищу.
Операция назначается при патологическом ожирении (определяется как индекс массы тела более 40), сахарном диабете 2 типа , артериальной гипертензии , апноэ во сне и других сопутствующих заболеваниях. Бариатрическая хирургия — это термин, охватывающий все хирургические методы лечения патологического ожирения, а не только желудочное шунтирование, которое составляет только один класс таких операций. Результирующая потеря веса, обычно резкая, заметно снижает сопутствующие заболевания . Было показано, что долгосрочная смертность пациентов с шунтированием желудка снижается до 40%. [журнал 1] [журнал 2]Как и при любом хирургическом вмешательстве, могут возникнуть осложнения . Исследование, проведенное с 2005 по 2006 год, показало, что у 15% пациентов возникают осложнения в результате обходного желудочного анастомоза, а 0,5% пациентов умирают в течение шести месяцев после операции из-за осложнений. [пресс-релиз 1] Метаанализ 174 772 участников, опубликованный в The Lancet в 2021 году, показал, что бариатрическая хирургия была связана со снижением смертности от всех причин на 59% и 30% среди взрослых с ожирением и диабетом 2 типа или без него соответственно. [1]Этот метаанализ также показал, что средняя ожидаемая продолжительность жизни была на 9,3 года больше у взрослых с ожирением и диабетом, перенесших бариатрическую операцию, по сравнению с обычным (нехирургическим) лечением, тогда как прирост ожидаемой продолжительности жизни был на 5,1 года больше у взрослых с ожирением без диабета. [1]
Желудочное шунтирование показано для хирургического лечения патологического ожирения , диагноз, который ставится, когда пациент серьезно страдает ожирением, не может достичь удовлетворительной и устойчивой потери веса с помощью диетических усилий и имеет сопутствующие заболевания, которые либо опасны для жизни, либо опасны. серьезные нарушения качества жизни.
До 1991 года клиницисты интерпретировали серьезное ожирение как вес, по крайней мере, на 100 фунтов (45 кг) больше, чем «идеальная масса тела», актуарно определяемая масса тела, при которой, по оценкам, человек, вероятно, проживет дольше всего. отрасли страхования жизни . Этот критерий не подходил для лиц невысокого роста.
В 1991 году Национальные институты здравоохранения (NIH) спонсировали консенсусную комиссию, рекомендации которой установили текущий [Обновить]стандарт для рассмотрения хирургического лечения - индекс массы тела (ИМТ). ИМТ определяется как масса тела (в килограммах), деленная на квадрат роста (в метрах). Результат выражается числом в килограммах на квадратный метр. У здоровых взрослых ИМТ колеблется от 18,5 до 24,9, при этом ИМТ выше 30 считается ожирением, а ИМТ менее 18,5 считается недостаточной массой тела. [веб 1]
Группа консенсуса Национального института здоровья (NIH) рекомендовала следующие критерии для рассмотрения бариатрической хирургии, включая процедуры обходного желудочного анастомоза: