| Синдром жировой эмболии | |
|---|---|
| Другие имена | Жировая эмболия |
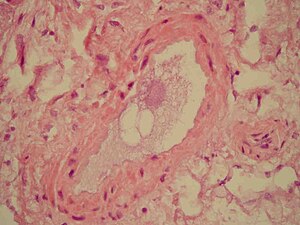 | |
| Микроскопический срез легких, показывающий кровеносный сосуд с фибриноидным материалом и пустое пространство, указывающее на присутствие липидов, растворенных в процессе окрашивания. Окраска гематоксилином и эозином | |
| Специальность | Ортопедия |
| Симптомы | Петехиальная сыпь , снижение сознания , одышка [1] |
| Осложнения | Изменения личности, судороги [2] |
| Обычное начало | В течение 24 часов [1] |
| Причины | Перелом костей , панкреатит , трансплантация костного мозга , липосакция [3] |
| Диагностический метод | На основании симптомов [2] |
| Дифференциальная диагностика | Тромбоэмболия легочной артерии , пневмония [2] |
| Профилактика | Ранняя стабилизация переломов длинных костей |
| Уход | Поддерживающая терапия [4] |
| Прогноз | 10% риск смерти [2] |
| Частота | Редко [4] |
Синдром жировой эмболии возникает, когда жир попадает в кровоток ( жировая эмболия ) и вызывает симптомы. [1] Симптомы обычно появляются в течение дня. [1] Это может включать петехиальную сыпь , снижение уровня сознания и одышку . [1] Другие симптомы могут включать жар и снижение диуреза. [2] Риск смерти составляет около 10%. [2]
Жировая эмболия чаще всего возникает в результате переломов костей, например бедренной кости или таза . [3] [1] Другие возможные причины включают панкреатит , ортопедические операции , трансплантацию костного мозга и липосакцию . [3] [2] Основным механизмом является широко распространенное воспаление . [3] Диагноз ставится на основании симптомов. [2]
Лечение в основном поддерживающее . [4] Это может включать кислородную терапию , внутривенное введение жидкости , альбумин и механическую вентиляцию легких . [2] В то время как небольшое количество жира обычно появляется в крови после перелома кости, [3] синдром жировой эмболии встречается редко. [4] Заболевание было впервые диагностировано в 1862 году Ценкером. [1]
Признаки и симптомы [ править ]
Симптомы синдрома жировой эмболии (FES) могут появиться через 12 часов до 3 дней после постановки диагноза основного клинического заболевания. Три наиболее характерных признака: респираторный дистресс, неврологические особенности и петехии кожи . [5] Респираторный дистресс (присутствует в 75% случаев) может варьироваться от легкого дистресса, требующего дополнительного кислорода, до тяжелого дистресса, требующего искусственной вентиляции легких . Что касается неврологических особенностей, пациенты с ФЭС могут стать вялыми, беспокойными, с падением шкалы комы Глазго.(GCS) скорее из-за отека мозга, чем из-за церебральной ишемии. Таким образом, неврологические признаки не переносятся на одну сторону тела. В тяжелой форме церебрального отека человек может перестать реагировать. Петехийная сыпь обычно возникает у 50% пациентов. Такое кожное проявление носит временный характер и может исчезнуть в течение суток. [6] Синдром жировой эмболии можно разделить на три типа: [5]
- Субклиническая ФЭС - проявляется в виде пониженного парциального давления кислорода (PaO2) в газах артериальной крови (ABG) с нарушенными параметрами крови [5] (пониженный гемоглобин или тромбоцитопения ) [6], связанными с лихорадкой, болью, дискомфортом, тахипноэ , тахикардией . Однако респираторного дистресса нет. Однако его часто путают с послеоперационными симптомами, такими как жар, боль и дискомфорт. [5]
- Подострый FES ( нефульминантный FES) - присутствуют три характерных признака жировой эмболии: респираторный дистресс, неврологические признаки и петехии кожи . Петехии видны на груди, подмышечной впадине, плече и во рту. [5] Оккуляция кожных капилляров жировыми эмболами вызвала петехиальную сыпь. Петехийная сыпь возникает в 50-60% случаев. [7] Могут присутствовать неврологические признаки, такие как спутанность сознания, ступор и кома . Обычно это временное явление, которое не происходит на одной стороне тела. Дыхательная недостаточность может быть легкой и улучшаться на третий день. Также могут присутствовать изменения сетчатки, похожие на ретинопатию Пуртшера . [5]Изменения сетчатки возникают у 50% пациентов с ФЭС. Это экссудаты ваты и небольшие кровоизлияния по сосудам сетчатки и макуле . [7]
- Фульминантный FES - этот тип FES встречается гораздо реже, чем два вышеуказанных типа. Обычно это происходит в течение первых нескольких часов после травмы. Три характеристики FES существовали в наиболее тяжелой форме. Причиной смерти обычно является острая правожелудочковая сердечная недостаточность. [5]
Причины [ править ]
Ортопедические травмы, особенно переломы длинных костей, являются наиболее частой причиной синдрома жировой эмболии (FES). Частота жировой эмболии при переломах длинных костей колеблется от 1% до 30%. Смертность от синдрома жировой эмболии составляет примерно 10–20%. [7] Однако жировые шарики были обнаружены у 67% людей с ортопедической травмой и могут достигать 95%, если кровь отбирается рядом с местом перелома. Поскольку ранняя оперативная фиксация переломов длинных костей стала обычной практикой, частота FES снизилась до 0,9–11%. [6]
Другие редкие причины синдрома жировой эмболии: [7] [6]
- Сильные ожоги
- Травма печени
- Закрытый массаж грудной клетки (при сердечно-легочной реанимации )
- Трансплантация костного мозга
- Липосакция
- Парентеральное введение липидов
- Декомпрессионная болезнь
- Экстракорпоральное кровообращение
- Острый геморрагический панкреатит
- Алкогольная болезнь печени
- Длительная кортикостероидная терапия
- Серповидноклеточная анемия
- Отравление четыреххлористым углеродом
- Остеомиелит
Патофизиология [ править ]
Попав в кровоток, частицы жира могут оседать в различных частях тела, чаще всего в легких (до 75% случаев). Однако он также может попадать в мозг, кожу, глаза, почки, печень и сердце, вызывая повреждение капилляров и, как следствие, повреждение органов в этих областях. Есть две теории, описывающие образование жирового эмбола: [6]
- Механическая теория - после травмы жир выделяется непосредственно из костного мозга в кровоток. Это связано с тем, что после травмы повышенное давление в костномозговой полости (центральной полости кости, где хранится костный мозг) кости вызывает выброс жировых шариков в венозную систему, снабжающую кость. Это объясняет закупорку жировых эмболов в капиллярах легких. Тем не менее, это не объясняет жировой эмболии в других частях тела (мозг, кожу, сердце и глаз) , так как малые диаметры капилляров легких не позволяет жира эмболии проходить через легочной циркуляции обратно в левый желудочек из сердце, которое нужно перекачивать по всему телу. Для тех, у кого нет открытого овального отверстия(отверстие, соединяющее правое предсердие непосредственно с левым предсердием сердца), жировые эмболы все еще можно найти в других частях тела, кроме легких. [6] Если жировые шарики закупоривают 80% капиллярной сети легких, это вызовет острую правожелудочковую недостаточность, которая приведет к смерти. Закупорка жировых шариков в капиллярах легких может вызвать повышение капиллярного давления в легких. Это повышение давления делает легкие более жесткими и увеличивает нагрузку на правое сердце. Обратное давление на правые отделы сердца вызывает дилатацию правых отделов сердца через легочное сердце, что вызывает острую правожелудочковую недостаточность. [5]
- Биохимическая теория - после травмы воспаление заставляет костный мозг выделять жирные кислоты в венозный кровоток. [6] Это достигается за счет повышенной активности липопротеинлипазы, которая расщепляет триглицериды на свободные жирные кислоты. [7] И высвобождение жирных кислот и воспаление приводит к повреждению капилляров кровати [6] легких и других органов, в результате чего интерстициального заболевания легких , химический пневмонит , [7] и острый респираторный дистресс - синдром (ОРДС). [6]Эта теория может помочь объяснить нетравматические причины жировой эмболии. [7]
Диагноз [ править ]
Жировая эмболия - это наличие жировых частиц в микроциркуляции тела. Между тем, синдром жировой эмболии - это клиническое проявление, возникающее в результате попадания частиц жира в микроциркуляцию тела. [6] Предложены три основных диагностических критерия синдрома жировой эмболии, однако ни один из них не подтвержден и не принят повсеместно. [6] Однако критерии Гурда и Вильсона для жировой эмболии становятся более широко используемыми по сравнению с двумя другими диагностическими критериями. [8]
Критерии Гурда и Вильсона [ править ]
Основные критерии [6] [7] [8]
- Подмышечные или субконъюнктивальные петехии
- Гипоксемия PaO2 <60 мм рт. Ст., FIO2 = 0,4
- Депрессия центральной нервной системы, непропорциональная гипоксемии
- Отек легких
Второстепенные критерии [6] [7] [8]
- Тахикардия более 110 ударов в минуту
- Пирексия более 38,5 ° C
- Жировые шарики в моче
- Изменения функции почек (снижение диуреза)
- Падение значений гемоглобина (более 20% от значения при поступлении)
- Снижение значений гематокрита
- Падение показателей тромбоцитов (более 50% от значения при поступлении)
- Повышение скорости оседания эритроцитов (СОЭ) (более 71 мм в час)
- В мокроте присутствуют жировые шарики.
- Эмболы на сетчатке глаза при фундоскопии
По крайней мере, два положительных основных критерия плюс один второстепенный критерий или четыре положительных второстепенных критерия указывают на синдром жировой эмболии. [6] Синдром жировой эмболии - это клинический диагноз. Не существует лабораторных тестов, достаточно чувствительных или специфичных для диагностики ФЭС. Такие лабораторные тесты используются только для подтверждения клинического диагноза. [7] Рентген грудной клетки может показать диффузные интерстициальные инфильтраты, в то время как компьютерная томография грудной клетки покажет диффузный застой сосудов и отек легких. Бронхоальвеолярный лаваж был предложен для поиска жировых капель в альвеолярных макрофагах, однако он требует много времени и не специфичен для синдрома жировой эмболии. Поиск жировых шариков в мокроте и моче также недостаточно специфичен для диагностики ФЭС. [6]
Профилактика [ править ]
Для тех, кто лечился консервативно с иммобилизацией переломов длинных костей, частота FES составляет 22%. Ранняя оперативная фиксация переломов длинных костей может снизить частоту FES, особенно при использовании устройств внутренней фиксации . У пациентов, которым выполняется срочная фиксация переломов длинных костей, частота острого респираторного дистресс-синдрома (ОРДС) составляет 7% по сравнению с пациентами, которым выполняется фиксация через 24 часа (39% с ОРДС). Однако перемещение концов переломов длинных трубчатых костей во время оперативной фиксации может вызвать кратковременное увеличение жировых эмболов в кровообращении. Цитокиныпостоянно повышаются, если переломы длинных костей лечить консервативно с использованием иммобилизации. Уровни цитокинов вернутся к норме после оперативной фиксации. Несмотря на стопу гвоздезабивной увеличивает давление в костномозговой полости длинных костей, это не приводит к увеличению ставки FES. Другие методы, такие как просверливание отверстий в коре головного мозга, промывание костного мозга перед фиксацией и использование жгутов для предотвращения эмболизации, не снижают частоту FES. [6]
Кортикостероидная терапия, такая как метилпреднизолон (от 6 до 90 мг / кг), была предложена для лечения FES, однако это противоречиво. Кортикостероид можно использовать для ограничения уровня свободных жирных кислот, стабилизации мембран и подавления агрегации лейкоцитов. Метаанализ, проведенный в 2009 году, показал, что профилактические кортикостероиды могут снизить риск ФЭС на 77%. Однако нет разницы в смертности, инфекции и аваскулярном некрозе по сравнению с контрольной группой. Однако рандомизированное исследование, проведенное в 2004 году, не показало различий в частоте встречаемости FES при сравнении лечения с контрольной группой. [6] Введение кортикостероидов в течение 2–3 дней не связано с повышением частоты инфицирования. [5]Однако данных, подтверждающих использование метипреднизолона после установления FES, недостаточно. [5]
Гепарин использовался для профилактики венозного тромбоза у послеоперационных пациентов; однако его регулярное использование у пациентов с FES было противопоказано из-за увеличения риска кровотечения у тех, кто страдает политравмой. [5] Размещение нижней полой вены фильтров было предложено уменьшить количество эмболов , идущих в сосудистой системе легких, однако этот метод не был подробно изучен. [6]
Лечение [ править ]
Как только FES развивается, человека следует поместить в отделение интенсивной терапии (ICU), желательно с мониторингом центрального венозного давления (CVP). Мониторинг ЦВД был бы полезен при проведении объемной реанимации. [5] Поддерживающая терапия - единственный проверенный метод лечения. Дополнительный кислород может быть предоставлен, если у человека легкий респираторный дистресс. [6] Однако, если у человека тяжелая респираторная недостаточность, может быть показана либо непрерывная вентиляция с положительным давлением (CPAP), либо механическая вентиляция с использованием положительного давления в конце выдоха (PEEP) [5] . Замена жидкости необходима для предотвращения шока.. [6] Объемная реанимация с использованием человеческого альбумина рекомендуется, потому что она может восстановить объем крови в системе кровообращения, а также связывается со свободными жирными кислотами, чтобы уменьшить травмы легких. [5] [8] В тяжелых случаях следует использовать добутамин для поддержки правожелудочковой недостаточности . Частое шкало комы Глазго (GCS) картирование требуется для оценки неврологической прогрессии человека с ФЭСОМ. Размещение монитора внутричерепного давления может помочь в лечении церебрального отека. [6]
История [ править ]
В 1861 году Ценкер впервые сообщил о результатах вскрытия капель жира, обнаруженных в легких железнодорожного рабочего, умершего в результате тяжелой травмы грудной клетки и брюшной полости. В 1873 году Бергманн клинически диагностировал жировую эмболию у пациента с переломом бедренной кости. В 1970 году Гурд определил характеристики этого явления. [7] Gurd позже модифицировал критерии жировой эмболии вместе с Wilson, таким образом, разработав критерии Gurd и Wilson для синдрома жировой эмболии в 1974 году. [7] В 1983 году Schonfeld предложил систему баллов для диагностики синдрома жировой эмболии. В 1987 году Линдеке предложил другую систему оценки, которая диагностирует синдром жировой эмболии только на основе респираторных изменений. Однако ни один из них не получил всеобщего признания в медицинском сообществе. [6]
Ссылки [ править ]
- ^ a b c d e f g Ахтар, S (сентябрь 2009 г.). «Жировая эмболия». Клиники анестезиологии . 27 (3): 533–50, содержание. DOI : 10.1016 / j.anclin.2009.07.018 . PMID 19825491 .
- ^ a b c d e f g h i Лоуренс, Нотт (19 февраля 2014 г.). «Синдром жировой эмболии» . Patient.info . Проверено 14 марта 2018 .
- ^ a b c d e Адейинка, А; Пьер, Л. (2020). «Жировая эмболия». StatPearls . PMID 29763060 .
- ^ a b c d Фукумото, LE; Фукумото, KD (сентябрь 2018 г.). «Синдром жировой эмболии». Медицинские клиники Северной Америки . 53 (3): 335–347. DOI : 10.1016 / j.cnur.2018.04.003 . PMID 30100000 .
- ^ Б с д е е г ч я J к л м н Джордж, Иаков; Джордж, Риба; Dixit, R .; Gupta, RC; Гупта, Н. (2013). «Синдром жировой эмболии» . Легкая Индия . 30 (1): 47–53. DOI : 10.4103 / 0970-2113.106133 . ISSN 0970-2113 . PMC 3644833 . PMID 23661916 .
- ^ Б с д е е г ч я J к л м п о р д т ы т у V Michael E, Kwiatt; Марк Дж., Симон (март 2013 г.). «Синдром жировой эмболии» . Международный журнал критических болезней и травм . 3 (1): 64–68. DOI : 10.4103 / 2229-5151.109426 . PMC 3665122 . PMID 23724388 .
- ^ Б с д е е г ч я J K L Корхан, Taviloglu; Хакан, Янар (1 января 2007 г.). «Синдром жировой эмболии». Хирургия сегодня . 37 (1): 5–8. DOI : 10.1007 / s00595-006-3307-5 . PMID 17186337 .
- ^ а б в г Сайгал, Р; Mittal, M; Кансай, А; Сингх, Й; Колар, PR; Джайн, С. (апрель 2008 г.). «Синдром жировой эмболии» (PDF) . Журнал Ассоциации врачей Индии . 56 (392): 245–249. PMID 18702388 . Проверено 14 марта 2018 .
Диагноз обычно ставится на основании клинических данных, но биохимические изменения могут иметь значение.
Чаще всего используется набор основных и второстепенных диагностических критериев, опубликованных Гурдом (см. Таблицу 2).
Дальнейшее чтение [ править ]
- Шейх, Ниссар (2009). «Неотложная помощь при синдроме жировой эмболии» . Журнал чрезвычайных ситуаций, травм и шока . 2 (1): 29–33. DOI : 10.4103 / 0974-2700.44680 . ISSN 0974-2700 . PMC 2700578 . PMID 19561953 .
- Сильва, Дуглас Фини; Кармона, Сезар Вандерлей; Кальдеран, Тьяго Родригес Араухо; Фрага, Густаво Перейра; Насименто, Бартоломеу; Ризоли, Сандро (2013). «Применение кортикостероидов для профилактики синдрома жировой эмболии у пациентов с переломом длинных костей» . Revista do Colegio Brasileiro de Cirurgioes . 40 (5): 423–426. DOI : 10.1590 / s0100-69912013000500013 . ISSN 1809-4546 . PMID 24573593 .
- Льюис, Шарон Л .; Дирксен, Шеннон Рафф; Heitkemper, Margaret M .; Бучер, Линда (2013-12-02). Медико-хирургическое сестринское дело: оценка и управление клиническими проблемами, единый том. Elsevier Health Sciences. п. 1523. ISBN 9780323086783 .
- Нолан, Джерри; Soar, Jasmeet (28.06.2012). Анестезия для неотложной помощи. ОУП Оксфорд. п. 86. ISBN 9780199588978 .
- Бедерман С.С., Бхандари М., Макки М.Д., Шемич Э.Х. (2009). «Снижают ли кортикостероиды риск синдрома жировой эмболии у пациентов с переломами длинных костей? Метаанализ» . Может J Surg . 52 (5): 386–93. PMC 2769117 . PMID 19865573 ..
- Донделингер, Роберт Ф. (2004). Визуализация и вмешательство при абдоминальной травме. Springer Science & Business Media. п. 477. ISBN 9783540652120 .
- Джордж, Рональд Б. (1 января 2005 г.). Грудная медицина: основы легочной медицины и реанимации. Липпинкотт Уильямс и Уилкинс. п. 222. ISBN 9780781752732 .
- Кумар, Винай; Аббас, Абул К .; Фаусто, Нельсон; Митчелл, Ричард (24 мая 2007 г.). Базовая патология Роббинса. Elsevier Health Sciences. п. 505. ISBN 1437700667 .
Внешние ссылки [ править ]
| Классификация | D
|
|---|---|
| Внешние ресурсы |
|
| У Схолии есть тематический профиль Синдром жировой эмболии . |