| Грыжа пищеводного отверстия диафрагмы | |
|---|---|
| Другие имена | Hiatus грыжа |
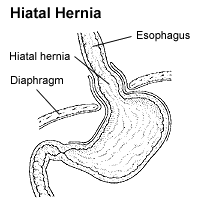 | |
| Рисунок грыжи пищеводного отверстия диафрагмы | |
| Специальность | Гастроэнтерология , общая хирургия |
| Симптомы | Кислотный привкус во рту, изжога , проблемы с глотанием [1] |
| Осложнения | Железодефицитная анемия , заворот кишок , непроходимость кишечника [1] |
| Типы | Скользящее, параэзофагеальное [1] |
| Факторы риска | Ожирение , пожилой возраст, серьезная травма [1] |
| Диагностический метод | Эндоскопия , медицинская визуализация , манометрия [1] |
| Уход | Поднятие изголовья кровати, похудание, лекарства, операция [1] |
| Медикамент | Н2-блокаторы , ингибиторы протонной помпы [1] |
| Частота | 10–80% (США) [1] |
Грыжа пищеводного отверстия представляет собой тип грыжи , в котором брюшные органы (обычно в желудке ) скольжения через мембрану в среднее отделение грудной клетки . [1] [2] Это может привести к гастроэзофагеальной рефлюксной болезни (ГЭРБ) или ларингофарингеальному рефлюксу (LPR) с такими симптомами, как привкус кислоты во рту или изжога . [1] [2] Другие симптомы могут включать проблемы с глотанием и боли в груди . [1] Осложнения могут включать:железодефицитная анемия , заворот кишечника или непроходимость кишечника . [1]
Наиболее частые факторы риска - ожирение и пожилой возраст . [1] Другие факторы риска включают серьезную травму , сколиоз и некоторые виды хирургических вмешательств. [1] Существует два основных типа грыжи: скользящая грыжа, при которой тело желудка смещается вверх; и параэзофагеальная грыжа, при которой орган брюшной полости перемещается рядом с пищеводом . [1] Диагноз может быть подтвержден с помощью эндоскопии или медицинской визуализации . [1] Эндоскопия обычно требуется только тогда, когда симптомы присутствуют, симптомы не поддаются лечению или если человеку больше 50 лет. [1]
Симптомы грыжи пищеводного отверстия диафрагмы могут быть уменьшены путем таких изменений, как поднятие изголовья кровати, потеря веса и изменение привычек питания. [1] Лекарства, снижающие кислотность желудочного сока, такие как блокаторы H2 или ингибиторы протонной помпы, также могут помочь с симптомами. [1] Если состояние не улучшается с помощью лекарств, вариантом может быть операция по лапароскопической фундопликации . [1] От 10% до 80% людей в Соединенных Штатах страдают. [1]
Признаки и симптомы [ править ]
Грыжу пищеводного отверстия диафрагмы часто называют «большой мимикой», потому что ее симптомы могут напоминать многие заболевания. Среди них человек с грыжей пищеводного отверстия диафрагмы может испытывать тупые боли в груди, одышку (вызванную воздействием грыжи на диафрагму ), учащенное сердцебиение (из-за раздражения блуждающего нерва ) и «комкование» проглоченной пищи. вызывая дискомфорт в нижней части пищевода, пока не перейдет в желудок. Кроме того, грыжи пищеводного отверстия диафрагмы часто приводят к изжоге, но также могут вызывать боль в груди или боль во время еды. [1]
Однако в большинстве случаев грыжа пищеводного отверстия диафрагмы не вызывает никаких симптомов. Боль и дискомфорт, которые испытывает пациент, возникают из-за рефлюкса желудочного сока, воздуха или желчи. Хотя существует несколько причин кислотного рефлюкса , он чаще возникает при грыже пищеводного отверстия диафрагмы.
У новорожденных наличие грыжи Бохдалека можно определить [3] по таким симптомам, как затрудненное дыхание [4] быстрое дыхание, учащенное сердцебиение. [5]
Причины [ править ]
Ниже приведены возможные причины грыжи пищеводного отверстия диафрагмы. [6]
- Повышенное давление в брюшной полости, вызванное:
- Подъем тяжестей или наклонение
- Частый или сильный кашель
- Сильное чихание
- Сильная рвота
- Напряжение во время дефекации (т. Е. Маневр Вальсальвы )
Ожирение и возрастные изменения диафрагмы также являются общими факторами риска.
Диагноз [ править ]
Диагноз грыжи пищеводного отверстия диафрагмы обычно ставится с помощью серии исследований верхних отделов ЖКТ , эндоскопии или манометрии с высоким разрешением .
Большая грыжа пищеводного отверстия диафрагмы на рентгенограмме грудной клетки, отмеченная открытыми стрелками, в отличие от границ сердца, отмеченных закрытыми стрелками
Эта грыжа пищеводного отверстия диафрагмы в основном определяется по уровню жидкости и воздуха (отмечен стрелками).
Эндоскопия верхних отделов желудочно-кишечного тракта при грыже пищеводного отверстия диафрагмы
Эндоскопия верхнего отдела желудочно-кишечного тракта при ретрофлексии, показывающая грыжу пищеводного отверстия диафрагмы I типа
Грыжа пищеводного отверстия диафрагмы на КТ
Большая грыжа пищеводного отверстия диафрагмы на КТ
Большая грыжа пищеводного отверстия диафрагмы на КТ
- Воспроизвести медиа
Как видно на УЗИ [7]
- Воспроизвести медиа
Как видно на УЗИ [7]
Классификация [ править ]
Выделяют четыре типа грыжи пищеводного отверстия диафрагмы: [8]
Тип I: грыжа типа I, также известная как скользящая грыжа пищеводного отверстия диафрагмы, возникает, когда часть желудка скользит вверх через отверстие пищеводного отверстия диафрагмы. [9] Наблюдается расширение мышечного канала пищеводного отверстия диафрагмы и периферическая слабость диафрагмально-пищеводной связки , что позволяет части кардии желудка выходить вверх в заднее средостение. Клиническое значение грыж I типа заключается в их связи с рефлюксной болезнью. Скользящие грыжи являются наиболее распространенным типом и составляют 95% всех грыж пищеводного отверстия диафрагмы. [10] (C)
Тип II: грыжа типа II, также известная как параэзофагеальная или перекатывающаяся грыжа, возникает, когда дно и большая кривизна желудка свертываются через диафрагму, образуя карман рядом с пищеводом. [9] Это результат локализованного дефекта диафрагмальной связки, в то время как гастроэзофагеальный переход остается прикрепленным к преаортальной фасции и средней дугообразной связке. Дно желудка тогда служит ведущей точкой грыжи. Хотя грыжи II типа связаны с рефлюксной болезнью, их основное клиническое значение заключается в возможности механических осложнений. (D)
Тип III: Грыжи III типа имеют элементы грыж как I, так и II типа. При прогрессирующем увеличении грыжи через перерыв диафрагмально-пищеводная связка растягивается, смещая желудочно-пищеводный переход над диафрагмой, тем самым добавляя скользящий элемент к грыже II типа.
Тип IV: Грыжа пищеводного отверстия диафрагмы IV типа связана с большим дефектом диафрагмальной связки, позволяя другим органам, таким как толстая кишка, селезенка, поджелудочная железа и тонкий кишечник, проникать в грыжевой мешок.
Конечная стадия грыж I и II типа возникает, когда весь желудок перемещается вверх в грудную клетку, поворачиваясь на 180 ° вокруг своей продольной оси, с кардией и привратником в качестве фиксированных точек. В этой ситуации аномалию обычно называют внутригрудным желудком.
Лечение [ править ]
В подавляющем большинстве случаев люди не испытывают значительного дискомфорта и никакого лечения не требуется. Людям с симптомами следует приподнимать изголовье кровати и не ложиться сразу после еды. [1] Если заболевание возникло в результате стресса, могут быть прописаны методы снижения стресса , а при избыточном весе - потеря веса .
Лекарства [ править ]
Антисекреторные препараты, такие как ингибиторы протонной помпы и блокаторы рецепторов H 2, могут использоваться для снижения секреции кислоты. Следует избегать приема лекарств, снижающих давление в нижнем пищеводном сфинктере (НПС). [ необходима цитата ]
Процедуры [ править ]
В неконтролируемых исследованиях есть предварительные доказательства того, что оральная нервно-мышечная тренировка может улучшить симптомы. [11]
Хирургия [ править ]
Однако в некоторых необычных случаях, например, когда грыжа пищеводного отверстия диафрагмы необычно велика или относится к параэзофагеальному типу, она может вызвать стриктуру пищевода или серьезный дискомфорт. Около 5% грыж пищеводного отверстия диафрагмы являются параэзофагеальными. Если симптомы такой грыжи серьезны, например, если хронический кислотный рефлюкс угрожает серьезно повредить пищевод или вызывает пищевод Барретта , иногда рекомендуется хирургическое вмешательство . Однако хирургическое вмешательство сопряжено со своими рисками, включая смерть и инвалидность, поэтому даже при больших грыжах или параэзофагеальных грыжах осторожное ожидание в конечном итоге может быть безопаснее и вызывать меньше проблем, чем хирургическое вмешательство. [12] Осложнения хирургических процедур по исправлению грыжи пищеводного отверстия диафрагмы могут включать синдром вздутия живота., дисфагия (проблемы с глотанием), демпинг-синдром , чрезмерное рубцевание и, в редких случаях, ахалазия . [12] [13] Хирургические процедуры иногда выходят из строя со временем, требуя повторной операции для ремонта.
Одна из используемых хирургических процедур называется фундопликацией по Ниссену . При фундопликации дно желудка (верхняя часть) желудка оборачивается или складывается вокруг нижней части пищевода, предотвращая образование грыжи желудка через перерыв в диафрагме и рефлюкс желудочной кислоты . В настоящее время процедура обычно выполняется лапароскопически . Недавние исследования лапароскопической фундопликации при правильном отборе пациентов показали относительно низкую частоту осложнений, быстрое выздоровление и относительно хорошие долгосрочные результаты. [14] [15] [16] [17] [18]
Эпидемиология [ править ]
Заболеваемость грыжами пищеводного отверстия диафрагмы увеличивается с возрастом; примерно 60% людей в возрасте 50 лет и старше страдают грыжей пищеводного отверстия диафрагмы. [19] Из них 9% являются симптоматическими, в зависимости от степени компетентности нижнего сфинктера пищевода (LES). 95% из них - это «скользящие» грыжи пищеводного отверстия диафрагмы, при которых НПС выступает над диафрагмой вместе с желудком, и только 5% относятся к «перекатывающемуся» типу (параэзофагеальные), при которых НПС остается неподвижной, но желудок выступает выше диафрагма. [ необходима цитата ]
Грыжи пищеводного отверстия диафрагмы наиболее распространены в Северной Америке и Западной Европе и редко - в сельских африканских сообществах. [20] Некоторые предполагают, что недостаток пищевых волокон и использование высокого положения сидя для дефекации могут увеличить риск. [21]
Ссылки [ править ]
- ^ Б с д е е г ч я J к л м п о р а Q R сек т у V ш Roman, S; Kahrilas, PJ (23 октября 2014 г.). «Диагностика и лечение грыжи пищеводного отверстия диафрагмы» . BMJ (под ред. Клинических исследований) . 349 : g6154. DOI : 10.1136 / bmj.g6154 . PMID 25341679 . S2CID 7141090 .
Однако точную распространенность грыжи пищеводного отверстия диафрагмы определить сложно из-за присущей ей субъективности диагностических критериев. Следовательно, оценки сильно различаются - например, от 10% до 80% взрослого населения в Северной Америке.
- ^ a b «Грыжа пищеводного отверстия диафрагмы» . PubMed Health . Архивировано 28 апреля 2017 года . Дата обращения 6 мая 2017 .
- ↑ Chang SW, Lee HC, Yeung CY, Chan WT, Hsu CH, Kao HA, Hung HY, Chang JH, Sheu JC, Wang NL (2010). «Двадцатилетний обзор ранних и поздних врожденных диафрагмальных грыж Бохдалека: отличаются ли они клиническими спектрами?» . Pediatr Neonatol . 51 (1): 26–30. DOI : 10.1016 / S1875-9572 (10) 60006-X . PMID 20225535 .
- ^ Ганешан DM, Корреа AM, Bhosale P, Vaporciyan AA, Райс D, Mehran RJ, Walsh GL, Айер R, Roth JA, Swisher SG, Hofstetter WL (2013). «Диафрагмальная грыжа после эзофагэктомии у 440 пациентов с длительным наблюдением». Ann Thorac Surg . 96 (4): 1138–45. DOI : 10.1016 / j.athoracsur.2013.04.076 . PMID 23810174 .
- ^ Алам, А; Чандер, Б.Н. (июль 2005 г.). «Взрослая грыжа бочдалека» . MJAFI . 61 (3): 284–6. DOI : 10.1016 / S0377-1237 (05) 80177-7 . PMC 4925637 . PMID 27407781 .
- ^ «Грыжа пищеводного отверстия диафрагмы - Симптомы и причины» .
- ^ a b "UOTW # 39 - Ультразвук недели" . УЗИ недели . 25 февраля 2015 года. Архивировано 9 мая 2017 года . Проверено 27 мая 2017 года .
- ^ Kahrilas, Питер J .; Kim, Hyon C .; Пандольфино, Джон Э. (2008). «Подходы к диагностике и классификации грыжи пищеводного отверстия диафрагмы» . Лучшие практики и исследования в клинической гастроэнтерологии . 22 (4): 601–616. DOI : 10.1016 / j.bpg.2007.12.007 . PMC 2548324 . PMID 18656819 .
- ^ a b Льюис, Шэрон Мантик (2017). Медико-хирургическое сестринское дело: оценка и решение клинических проблем . Бухер, Линда, Хейткемпер, Маргарет М. (Маргарет Маклин), Хардинг, Марианн (10-е изд.). Сент-Луис, штат Миссури. ISBN 978-0-323-32852-4. OCLC 944472408 .
- ^ Деннис Каспер; Энтони Фаучи; Стивен Хаузер; Дэн Лонго; Дж. Ларри Джеймсон; Джозеф Лоскальцо (8 апреля 2015 г.). Принципы внутренней медицины Харрисона, 19e (19 изд.). McGraw-Hill Global Education. п. 1902. ISBN. 978-0071802154.
- ^ "Клинические и технические данные | IQoro для грыжи пищеводного отверстия диафрагмы | Рекомендации | NICE" . www.nice.org.uk . Проверено 23 апреля 2020 года .
- ^ a b Stylopoulos N, Gazelle GS, Rattner DW (2002). «Параэзофагеальные грыжи: операция или наблюдение?» . Ann Surg . 236 (4): 492–500. DOI : 10.1097 / 00000658-200210000-00012 . PMC 1422604 . PMID 12368678 .
- ^ NHS. «Лапароскопическая фундопликация по Ниссену» (PDF) .
- ^ Migaczewski M, Pędziwiatr M, Matłok M, Budzynski A (2013). «Лапароскопическая фундопликация по Ниссену в лечении пищевода Барретта - 10-летний опыт» . Wideochir Inne Tech Maloinwazyjne . 8 (2): 139–45. DOI : 10,5114 / wiitm.2011.32941 . PMC 3699774 . PMID 23837098 .
- ^ Виттеман Б.П., Страйкерс Р., де Фрис Е., Тоемен Л., Кончилло Дж. М., Хаметеман В., Дагнели П.С., Кук Г.Х., Буви Н.Д. (2012). «Трансоральная безоперационная фундопликация для лечения гастроэзофагеальной рефлюксной болезни в клинической практике» . Surg Endosc . 26 (11): 3307–15. DOI : 10.1007 / s00464-012-2324-2 . PMC 3472060 . PMID 22648098 .
- ^ Озмен В, Оран Е.С., Горгун Е, Asoglu О, МИГИ А, Kecer М, Dizdaroglu F (2006). «Гистологические и клинические результаты после лапароскопической фундопликации Ниссена по поводу гастроэзофагеальной рефлюксной болезни и пищевода Барретта». Surg Endosc . 20 (2): 226–9. DOI : 10.1007 / s00464-005-0434-9 . PMID 16362470 . S2CID 25195984 .
- ^ Аббас А.Е., Дешан С, Cassivi С.Д., Аллен М.С., Николс ФК, Миллер DL, Pairolero ПК (2004). «Пищевод Барретта: роль лапароскопической фундопликации». Анна. Грудной. Surg . 77 (2): 393–6. DOI : 10.1016 / S0003-4975 (03) 01352-3 . PMID 14759403 .
- ^ «Индекс журнала PDF (плата за статью)» (PDF) . Lange Current Medical Diagnosis & Treatment 2006 . Архивировано 27 февраля 2015 года (PDF) .
- ^ Гоял Raj K, «Глава 286. Болезни пищевода». Принципы внутренней медицины Харрисона, 17e.
- ^ Беркитта DP (1981). «Грыжа диафрагмы: можно ли предотвратить?». Являюсь. J. Clin. Nutr . 34 (3): 428–31. DOI : 10.1093 / ajcn / 34.3.428 . PMID 6259926 .
- Перейти ↑ Sontag S (1999). «Определение ГЭРБ» . Yale J Biol Med . 72 (2–3): 69–80. PMC 2579007 . PMID 10780568 .
Внешние ссылки [ править ]
| Классификация | D
|
|---|---|
| Внешние ресурсы |
|
| Викискладе есть медиафайлы по теме грыжи диафрагмы . |